Невралгия тройничного нерва
Синонимы: лицевой тик, тригеминальная невралгия, болезнь Фозерджилла (Фотергилла), НТН.
Код по МКБ-10: G50.
Невралгия тройничного нерва (НТН) – острое или хроническое заболевание, для которого характерно наличие выраженного болевого синдрома на лице и присутствие триггерных точек. Лечение требует комплексной терапии. Возможно хирургическое воздействие на проблему. НТН опасна парализацией мышц лица, его обездвиживанием. Важно обратиться к врачу при первых симптомах и начать лечение как можно раньше, иначе есть риск безвозвратного ухудшения качества жизни.
Невралгия тройничного нерва – серьезное заболевание, для которого характерно наличие приступообразных интенсивных болевых ощущений по ходу одной, двух или трех ветвей нерва, ухудшение чувствительности кожи на лице, слизистой щек, языка. Может нарушаться работа жевательных мышц, страдать функция слезо- и слюноотделения.
Невралгия тройничного нерва в переводе с латинского означает «боль нерва», что отражает суть патологии. Заболевание характеризуется сильными болями по ходу ветвей тройничного нерва, нарушением чувствительности на лице, онемением, слюнотечением, сухостью глаз либо повышенным слезоотделением, изменением или отсутствием вкусовосприятия. Характерная особенность – наличие триггерных зон и отсутствие болей в межприступный период.
Распространенность
По статистике, количество больных на 100 тысяч человек доходит до 50 случаев. Люди старше 50 лет больше подвержены заболеванию, чем люди более молодого возраста. Чаще отмечается невралгия тройничного нерва справа.
НТН центрального генеза встречается преимущественно у женщин в возрасте от 40 до 60 лет. Невралгии второй и третьей ветвей тройничного нерва наблюдаются чаще, чем первой.
Типы
Тройничный нерв является смешанным – содержит двигательные и чувствительные волокна, поэтому клинические проявления отличаются в зависимости от уровня и области поражения.
Двигательные компоненты активируют жевательные мышцы, а также небольшое количество мышц глаза. Чувствительные волокна идут по лицу, своду черепа; они иннервируют нос, глаза,щеки, зубы и язык. Рецепторы передают ощущения с кожи и слизистых, в том числе чувство положения в пространстве и вкус. Часть волокон поднимаются в полость черепа к твердой мозговой оболочке.
Анатомия тройничного нерва:
- Тройничный (другой название – Гассеров) ганглий – крупное образование размером до 18 мм, через которое проходят чувствительные волокна ветвей тройничного нерва. Располагается кпереди от ушной раковины. Данный узел является центром, куда поступает информация от участков иннервации лица, которая затем передается в мозг.
- Двигательный корешок – идет под Гассеровым ганглием, входит в третью ветвь тройничного нерва.
- Первая ветвь – глазная. Идет к брови, глазу, затрагивает волосистую часть головы, спинку носа.
- Вторая – верхнечелюстная. Подходит к крыльям носа, зубам, верхней губе.
- Третья ветвь – нижнечелюстная. Иннервирует нижнюю челюсть, подбородок, 2/3 языка.
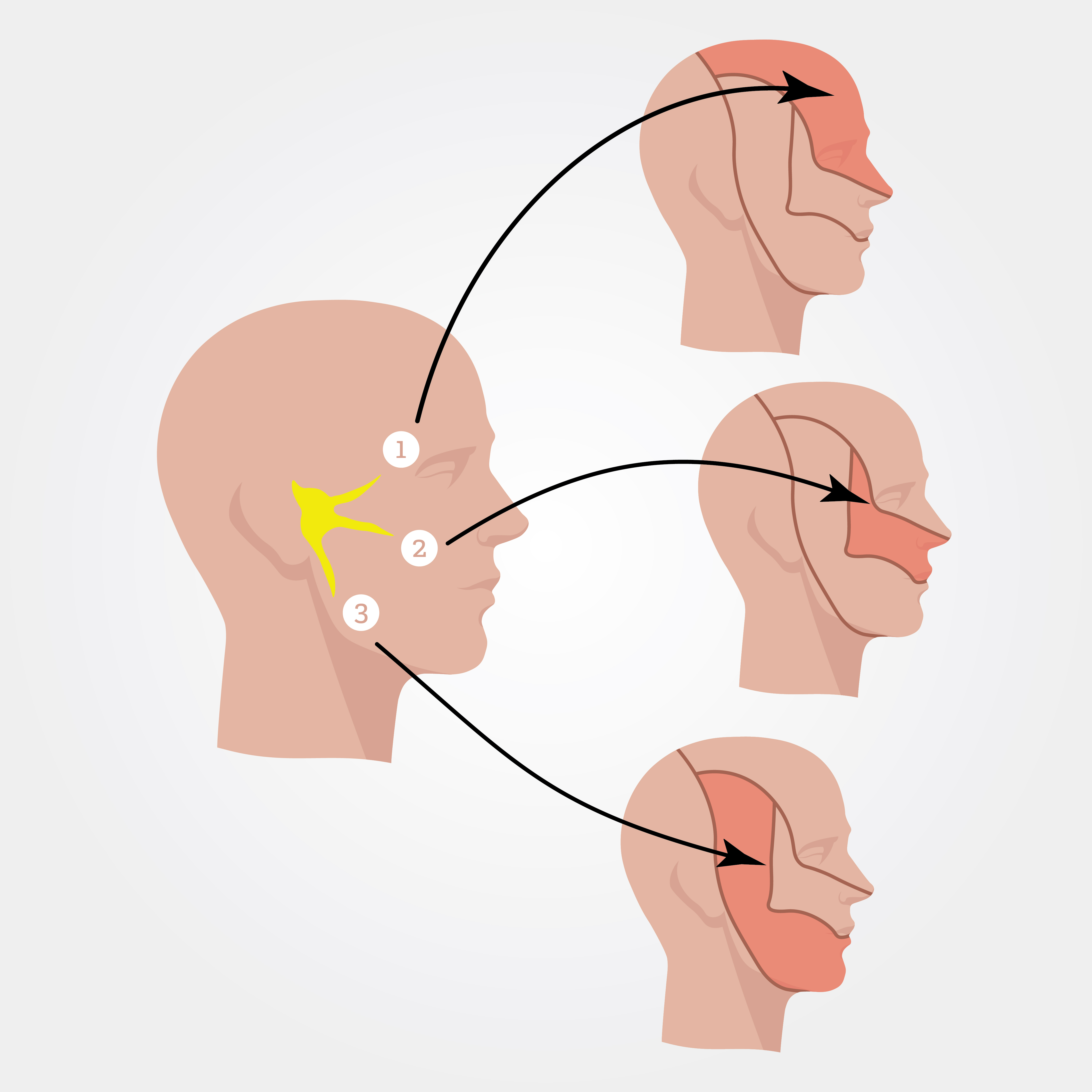
Знание анатомии необходимо для классификации невралгии тройничного нерва. Виды патологии в зависимости от уровня поражения:
- Центральная. Поражается тройничный узел, поэтому вовлечены чувствительные волокна.
- Периферическая. Задействованы периферические нервы, что приводит к чувствительным и, в части случаев, двигательным нарушениям.
Когда причина заболевания связана с пережатием, сдавливанием, раздражением нерва, проходящим рядом сосудом либо с нарушением кровотока, – говорят о первичной невралгии тройничного нерва. Если же НТН является следствием другого заболевания (онкопроцесса, инфекционной патологии) – о вторичной.
По течению выделяются:
- острая невралгия тройничного нерва – единичный эпизод, закончившийся выздоровлением;
- хроническая – периодически возникающие болевые приступы, изменение или потеря чувствительности кожи и слизистых лица, утрата возможности различать вкусы на 2/3 языка.
Возможные причины обострения хронической формы – стоматологические манипуляции, переохлаждение, злоупотребление алкоголем, травмы лицевой области, проявления герпеса.
Причины и факторы риска
Факторы риска развития невралгии тройничного нерва:
- переохлаждение, работа на ветру;
- ослабленный иммунитет;
- занятия спортом, связанные с риском получения травмы лицевой области – бокс, борьба, баскетбол, волейбол;
- стоматологические манипуляции.
Причины развития центральной НТН:
- Нейроваскулярный конфликт. Заключается в особенностях анатомического строения черепа и лица, из-за которого тройничный нерв проходит очень близко от артерии, зажимается ей.
- Сосудистые патологии. К ним относятся инсульты, артерииты.
- Вирусные инфекции. В большинстве случаев герпес выступает как причина возникновения заболевания.
- Аутоиммунные и ревматические заболевания. Чаще всего это ревматизм, системная красная волчанка.
- Эндокринные нарушения. Сахарный диабет, климакс.
- Заболевания ЦНС. Например, арахноидит, энцефалит.
- Внешние воздействия. Травмы, отравления, интоксикации.
Официально коронавирус, как причина невралгии тройничного нерва, не называется, но такая возможность не исключается, поскольку у части больных, перенесших COVID-19, наблюдаются осложнения, связанные с воспалением нервов.
Периферическая невралгия тройничного нерва возникает по следующим причинам:
- Сдавливание нерва опухолью, метастазами.
- Нарушение прикуса, травматизация ротовой полости съемными протезами.
- Воздействие вируса герпеса на тройничный нерв.
- Сужение анатомических мест выхода тройничного нерва – нижнечелюстного канала, подглазничного отверстия.
У части больных невралгия тройничного нерва развивается после лечения или удаления зуба, поскольку на нерв могут быть оказаны различные негативные воздействия:
- повреждение при проведении анестезии;
- сдавливание на фоне введения анальгезирующего средства;
- разрушение части волокон при вытягивании зуба из челюсти.
Такая форма называется атипичной.
В сети можно найти данные о том, что заболевание связано с патологическими процессами в позвоночнике. Невралгия тройничного нерва может развиться при шейном остеохондрозе, но как отдельная патология, не связанная с дорсопатией. По мнению отдельных врачей, на фоне остеохондроза происходит пережатие кровеносных сосудов шеи, что влечет за собой ухудшение доставки кислорода и реакцию тройничного нерва, однако официально такая теория не нашла подтверждения.
Симптомы невралгии тройничного нерва
У заболевания нет предпериода. Первые признаки, как и основной симптом невралгии тройничного нерва – это боли, возникающие спонтанно, но чаще в ответ на раздражение триггерных точек.
Поскольку нерв является смешанным, то часть проявлений невралгии включают нарушения или изменения чувствительности в зонах иннервации и зависят от того, какие ветви вовлечены в патологический процесс:
-
Глазная – онемение кожи лба, верхнего века, носа, снижение чувствительности роговицы. Корнеальные рефлексы плохо выражены – при прикосновении к реснице, веку или слизистой оболочке глаза в норме возникает ответная защитная реакция в виде моргания, но при невралгии этого не происходит. У многих больных отмечается спонтанное слезотечение, связанное с раздражением слезной железы и сухостью роговицы.
-
Верхнечелюстная – снижается либо исчезает чувствительность нижнего века, верхней челюсти, щеки. Может отмечаться извращение восприятия раздражителей, когда холодное кажется острым, а нажим на кожу провоцирует приступ боли вместо тактильного ощущения. Нередко невралгия тройничного нерва с вовлечением второй ветви сопровождается повышенным слюноотделением, что связано с активацией работы слюнной железы.
-
Нижнечелюстная – отсутствует чувствительность на подбородке, нижней челюсти, языке, щеках, деснах.
-
При вовлечении двигательных волокон третьей ветви наблюдается паралич жевательных мышц. На этом фоне лицо становится асимметричным, больной не способен плотно сжать зубы, нижняя челюсть может оставаться приоткрытой, даже свисать.

Боли при невралгии тройничного нерва отличаются от других патологий следующими признаками:
- выраженные, крайне болезненные и интенсивные ощущения;
- приступ, который длится от двух минут до трех суток, сменяется затишьем, когда пациента абсолютно не беспокоят боли;
- помимо болевых приступов могут быть кратковременные единичные прострелы по ходу нерва, напоминающие разряд электрического тока;
- возможна головная боль;
- участки болевой чувствительности постоянны, их локализация не изменяется с течением невралгии;
- иногда пациенты отмечают щелчки, заложенность, боль в ухе;
- при вовлечении в процесс первой ветви нередко болит глаз;
- боли могут сопровождаться покраснением кожи лица, подергиванием мышц;
- боли провоцирует бритье, дуновение ветра, касание лица жестким воротником – так происходит раздражение триггерных (пусковых) точек;
- провоцирующими факторами могут послужить сокращения мимических мышц при смехе, улыбке, жевании, широкое раскрытие рта;
- приступы способны возникать и спонтанно, но это отмечается редко;
- приступ заставляет больного остановиться, замереть, напрячь мышцы на лице;
- при НТН пациенты переносят приступ молча, иногда стонут, но не кричат.
Триггерные точки при невралгии тройничного нерва – это точки выхода данного нерва из черепной коробки на лицо – они расположены на скуловой дуге, брови, нижней челюсти. Болевой приступ провоцируют даже слабые нажатия на них, постукивания по скуловой дуге.
В связи с раздражением двигательных нервных волокон нередко отмечается нервный тик – спонтанное сокращение жевательных мышц, века. При тиковых движениях возникают видимые, резкие, довольно интенсивные подергивания мышц, не совпадающие с пульсом.
Невралгия тройничного нерва слева ничем не отличается по клинике от правостороннего расположения, кроме стороны лица, где проявляются неприятные симптомы.
У части больных встречается атипичная невралгия тройничного нерва,основные симптомыкоторой – боли в зубе, возникшие на фоне недавнего посещения стоматолога. Также неприятные ощущения могут появиться в лунке после удаления зуба. Через 2–3 дня боли распространяются на половину челюсти. Такие особенности, в первую очередь, наталкивают врача на мысль о стоматологических проблемах, а не о неврологических.
Отек при невралгии тройничного нерва может быть на фоне травмы, стоматологических манипуляций, переохлаждения.
Редко отмечается повышение температуры, связанное с проявлением герпеса либо выраженной реакцией организма на воспаление.
У небольшой части больных наблюдается синдром Гардениго – боли в области лба в сочетании с поражением отводящего нерва, регулирующего движение глазных яблок, в связи с чем к основным проявлениям добавляется косоглазие.
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Обследование
С подозрением на нервалгию тройничного нерва следует обратиться к неврологу.
После расспроса и осмотра врач назначает обследования. В большинстве случаев невралгия тройничного нерва выставляется после предъявления типичных жалоб и проведения осмотра – у подавляющей части больных постановка диагноза не вызывает затруднений.
Обследования в основном актуальны для стационарного лечения, уточнения причины невралгии и выбора тактики оперативного вмешательства.
Лабораторные обследования при НТН:
- Общий анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови с определением глюкозы, билирубина, креатинина, мочевины, АСТ, АЛТ, калия, натрия, хлоридов, альбумина; реже определяется уровень С-реактивного белка, щелочной фосфатазы. Данный спектр необходим для оценки общего состояния организма.
- Коагулограмма. Показывает работу свертывающей и противосвертывающей систем; особенно актуальна, если планируется хирургическое лечение либо в качестве причины невралгии предполагается тромбоз.
Госпитализация предполагает анализ крови на антитела к возбудителю сифилиса и ВИЧ-инфекции. С целью определения нарушений функции нервов, а также для дифференциальной диагностики, больного осматривают ЛОР и офтальмолог.
Инструментальные методы диагностики:
- Исследование обоняния.
- Оценка работы вестибулярного аппарата, органа слуха.
- Осмотр структур глаза, глазного дна, точки выхода зрительного нерва.
- Компьютерная томография, магнитно-резонансная томография с контрастированием и без него.
МРТ при невралгии тройничного нерва – это наиболее информативный метод обследования, поскольку на снимках хорошо видны мягкие структуры, кровеносные сосуды, нервы. Оптимально для выявления нервно-сосудистого конфликта1.
Если больной перенес травму или подозревается гематома, то для визуализации подойдет КТ, отображающая твердые анатомические образования и скопления крови.
Отличия от сходных заболеваний
Невралгию второй и третьей ветвей необходимо дифференцировать с заболеваниями зубов и десен, общим симптомом для которых является наличие приступообразной выраженной боли с межприступными промежутками.
Пульпит и НТН
Отличия пульпита от невралгии тройничного нерва:
- При НТН болевые ощущения появляются при касании триггерных зон на лице. Перепады температуры пищи крайне редко провоцируют приступ. При воспалении верхушки зуба (пульпы), напротив, характерны прострелы при касании холодного или горячего.
- Приступ невралгии не возникает самопроизвольно в ночное время суток, что характерно для пульпита.
- При невралгии осмотр у стоматолога не выявляет проблемных зубов.
Неврит и невралгия
Неврит – это воспаление нерва, для которого характерно затрагивание более глубоких слоев, чем при невралгии. Из-за таких особенностей может несколько меняться лечение, но общие принципы медикаментозной терапии сохраняются.
Дифференциальная диагностика неврита и невралгии тройничного нерва не актуальна, если нет выраженного отека, поражения двигательных или чувствительных волокон.
Невралгия и невропатия тройничного нерва
Для выбора тактики лечения врачу важно провести диагностику между невралгией и невропатией тройничного нерва. Невропатия – это глубокое поражение нерва со стойкими нарушениями его функции, развивающееся на фоне неврита. Данная патология также наблюдается при механическом разрушении нервных волокон в случае травмы.
Лечение
Невралгию тройничного нерва лечит невролог, все больные проходят реабилитацию, подразумевающую медикаментозное воздействие (обычно это уколы и таблетки), физиопроцедуры, лечебную гимнастику –необходимый комплекс мер для максимально полного возвращения функций.
При невралгии тройничного нерва возможно как консервативное, так и хирургическое лечение, но чаще удается обойтись без оперативного вмешательства. Основная масса случаев заболевания подлежит госпитализации, исключение составляют, например, присоединение ОРВИ, ангины на фоне НТН, нежелание больного ложиться в стационар.
В острый период больной нуждается в помощи и постороннем уходе, ему сложно выполнять работу по дому, обслуживать себя.
Снять острую боль самостоятельно, человеку, не имеющему специально образования, сложно – врач подбирает индивидуальный способ лечения и дозировку препаратов с учетом возраста, веса, аллергии, сопутствующих патологий. Оптимальное решение при возникновении приступа – обратиться за медицинской помощью.
Неотложная помощь при невралгии тройничного нерва – введение внутривенно трамадола, метамизола натрия и прочих обезболивающих препаратов, на которые у больного нет аллергической реакции.
Народные средства в виде 5 стаканов березового сока или нанесения масла пихты не смогут справиться с заболеванием и не должны рассматриваться как способ лечения.
Больничный
При невралгии тройничного нерва дают больничный лист, поскольку больные как при острой, так и при обострении хронической формы, утрачивают трудоспособность, сильно страдает возможность самообслуживания.
Ориентировочные сроки временной нетрудоспособности регламентированы в Рекомендациях от 21 августа 2000 года N 02-08/10-1977П и составляют от 2 до 3 недель. При упорном течении больничный лист может быть продлен на более длительное время.
Сроки лечения
Как долго лечится невралгия тройничного нерва в острой форме, зависит от причины, ответа болевого синдрома на препараты. Среднее время терапии составляет от 4 недель и более. Примерные сроки леченияхронической формы могут требовать более длительного курса терапии.
Главная схема лечения
Для купирования болей и восстановления нервных волокон применяются следующие препараты3:
Антиконвульсанты
другие названия группы – противосудорожные, противоэпилептические, это препараты первой линии, чье действие направлено на уменьшение и устранение нейропатической боли.
Карбамазепин
Часто применяемый в прошлые 3–5 лет карбамазепин ("Финлепсин") является устаревшим препаратом2 с большим числом побочных эффектов, к тому же у части больных финлепсин не помогает при невралгии тройничного нерва, но по-прежнему остается включенным в Стандарты лечения.
Во врачебной практике применяются разные схемы приема препарата, один из вариантов, как принимать карбамазепин, выглядит так:
- начальная дозировка 100 мг 2 раза в день
- постепенно дозу увеличивают на 100-200 мг в день до достижения эффекта снижения боли.
- максимальная суточная доза - 1200 мг в день.
Усредненная схема приема карбамазепина выглядит так:
- по 0,1 г трижды в сутки, при необходимости дозировка возрастает до 0,2 г 3 раза в день (в тяжелых случаях допускается четырехкратный прием за сутки).
- через три дня после наступления стойкого обезболивания дозировку постепенно снижают до минимально эффективной.
Окскарбазепин ("Трилептал")
Альтернативный вариант - назначение окскарбазепина, его принимают в дозировке 150-300 мг дважды в день.
Препараты II поколения
Второе поколение антиконвульсантов представлено
- прегабалином («Лирика»): 1 капсула трижды в день
- габапентином: 1200 – 3600 мг в сутки.
На настоящий момент оптимальный выбор – это габапентин. Реже используются ламотриждин, топирамат, вальпроевая кислота и ее натриевая соль.
Противовоспалительные препараты
Снимают отек, уменьшают боль. Назначаются:
- ацетилсалициловая кислота,
- лорноксикам («Ксефокам»),
- мелоксикам,
- диклофенак,
- ибупрофен,
- нимесудид («Нимесил», «Найз»),
- кеторолак («Кеторол», «Кетанов»),
- эторикоксиб («Аркоксиа»),
- декскетопрофен («Дексалгин»).
Вспомогательные препараты
- Анальгетики (обезболивающие) – играют вспомогательную роль в дополнении к основной терапии. Обычно используется метамизол натрия.
-
Антидепрессанты и препараты для улучшения настроения. Это сертралин, циталопрам, флуоксетин, мапротилин, пароксетин, амитриптилин.
-
Гормоны – глюкокортикостероиды; цель назначения – быстрое торможение воспаления, устранение отека вокруг нервных волокон. Чаще всего применяются дексаметазон и преднизолон, реже гидрокортизон.
-
Транквилизаторы. Улучшают сон, снимают тревогу. Диазепам, алпроазолам, бромдигидрохлорфенилбензодиазепин ("Феназепам").
-
Антипсихотики. Уменьшают волнение, страх, смягчают общее нервное состояние, притупляют выраженность реакции на боль. Назначаются галоперидол, сульпирид, клозапин, кветиапин.
-
Ингибиторы холинэстеразы. Основное средство – ипидакрин, он же «Нейромидин». Улучшает проводимость нервного импульса по волокнам.
-
Миорелаксанты. Снимают напряжение с мышц, не дают раздражаться триггерным зонам. Препараты – тизанидин (торговое наименование «Сирдалуд), «Мидокалм» (МНН толперизон).
-
Спазмолитики. Мало используются из-за низкой эффективности, в основном, при противопоказаниях к применению миорелаксантов и в дополнении к базовой терапии. Чаще всего это дротаверин ("Но-Шпа"), «Спазмалгон».
-
Агонисты ГАМК-эргических рецепторов. Основной препарат – баклофен («Баклосан»), является миорелаксантом центрального действия. Расслабляет мышцы, уменьшает проведение болевых импульсов.
-
Никотинаты. Применяется никотиновая кислота курсом в 20 дней. Препарат растворяют в 40% глюкозе и вводят очень медленно, внутривенно, после еды и обязательно в положении лежа. Начальную дозировку в 1 мл ежедневно увеличивают на 1 мл, доходя до 10 мл в сутки. Далее каждый день на 1 мл уменьшают объем препарата, снова доходя до 1 мл.
-
Витамины группы В. Улучшают работу нервного волокна, повышают эффективность обезболивающих средств. Практикуется применение как комбинированных препаратов («Комбилипен», «Нейромультивит», «Нейробион», «Мильгамма»), так и раздельное введение витаминов В1, В6 и В12.
-
Препараты для местного воздействия. Для уменьшения болей и отвлечения больного от неприятных ощущений иногда назначаются мази, гелии пластыри с НПВС, но в целом при невралгии тройничного нерва нужно проявлять осторожность при контакте с кожей, чтобы не допустить раздражения триггерных точек.
Комплексные средства, например «Келтикан», направлены на улучшение питания нерва, его восстановление, ускорение передачи импульсов.
Появились работы, в которых описана способность суматриптана (средства от мигрени) уменьшать чувствительность тройничного нерва. Эффект развивается через полчаса после приема 100 мг. Официально нет указаний включать триптаны в рекомендации по лечению4.
Китайские пластыри при невраглии тройничного нерва – спорный вопрос. В большинстве случаев, в состав входят растительные компоненты, которые мало известны в средней полосе, поэтому высока вероятность развития аллергии. Второй момент – при наклеивании и снятии необходимо избегать касания триггерных точек, чтобы не спровоцировать приступ. Третий фактор – цена на такие изделия обычно высокая, при этом есть риск купить подделку. К тому же, пластыри не являются медицинским изделием, их относят к косметической продукции, поэтому не стоит ожидать устранения симптомов или полного излечения на фоне их применения.
Антибиотики для лечения не используются, поскольку в патологическом процессе нет микробов.
Физиопроцедуры
Физиотерапия проводится не ранее, чем на 4–5 день болезни и, параллельно с базовым лечением, помогает устранить болевые приступы.
Применяются:
- магнитотерапия,
- ультрафиолетовое облучение,
- воздействие волнами высокой частоты (УВЧ),
- электрофорез с новокаином.
Курс процедур – 10 дней.
Используются динамические токи или токи Бернара – воздействие импульсными токами частотой 50 и 100 Гц. Положительные эффекты обусловлены угнетением болевых импульсов, выработкой эндорфинов. Курс – 1–2 процедуры в день не более 10 сеансов.
Основа диеты при невралгии тройничного нерваа – отсутствие в рационе грубой пищи, способной травмировать десну, тем самым запустив триггер.Если основное лечение не помогает
При отсутствии эффекта от приема рекомендуемых препаратов может применяться рентгенотерапия5, представляющая собой прицельное облучение рентгеновскими лучами проблемного участка. По данным исследований, болевой синдром на фоне рентгенотерапии уменьшался у 80% пациентов.
В точках выхода тройничного нерва проводятся блокады с новокаином, гидрокортизоном, витаминами группы В. Средний объем лекарственных средств, вводимых за один укол, составляет 5 мл, частота процедур – 2–3 раза в неделю, курс – 15–20 инъекций.
С целью подавления болевых ощущений и расслабления мышц используется ботулинотерапия – введение ботокса (ботулотоксина) в одну–десять точек на лице. Метод мало распространен в государственных поликлиниках из-за стоимости расходных материалов; данную услугу обычнопредоставляют частные клиники.
После первой недели лечения применяется воздействие на биологически активные точки – рефлексотерапия, в основном представленная иглоукалыванием либо точечным нанесением меновазина на лицо.Части больным для улучшения кровотока показан вибрационный массаж.
Хороший восстановительный эффект дает гимнастика, направленная на активную работу мышц лица. Она включает вращение и наклоны головы, складывание губ трубочкой, втягивание и надувание щек, зажмуривание, движения нижней челюстью.
Современное хирургическое лечение позволяет проводить кратковременные операции по устранению нейроваскулярного конфликта либо разрушению нерва.
Чрезкожные операции, направленные на частичное разрушение волокон тройничного нерва, являются малотравматичными и проводятся быстро. Суть манипуляции – введение глицерола, балонного катетера или воздействие радиоволнами. Не требует госпитализации, из побочных явлений можно отметить онемение участков кожи лица.
При устойчивом болевом синдроме в амбулаторных условиях проводится воздействие гамма-ножом. Данная процедура позволяет бесконтактно разрушить часть нервных волокон, что значительно уменьшает или устраняет болевой синдром навсегда. Минусы манипуляции:
- эффект развивается спустя недели–месяцы;
- в качестве побочного эффекта возможно появление онемения кожи лица.
Когда нервный ствол пережимается артерией, проводят операции по высвобождению зажатого тройничного нерва, в том числе – в полости черепа. Данные оперативные вмешательства выполняются в операционных, поскольку может требоваться трепанация черепа.
Реже прибегают к более агрессивному воздействию на нерв в виде рассечения его ветвей, разрушения ядра. При сужении отверстий, через которые тройничный нерв идет на лицо, возможна пластика с искусственным расширением точки выхода.
Что можно, что нельзя при невралгии тройничного нерва
Противопоказания при невралгии:
- запрещается греть лицо - тепло может ухудшить состояние, вызвать дополнительный отек; к тому же, тепловые процедуры противопоказаны при онкологических заболеваниях, которые могут быть причиной НТН.
- походы в баню;
- употребление алкогольных напитков;
- активные игры;
- переохлаждение.
Осложнения
Невралгию тройничного нерва можно вылечить, особенно при своевременном обращении, но всегда есть вероятность перехода в хроническую форму.
Чувствительные и двигательные волокна могут частично утратить свою функцию. В связи с этим наблюдаются следующие последствия невралгии тройничного нерва:
- ухудшение чувствительности в области иннервации ветвей нерва;
- сухость роговицы или, напротив, слезотечение;
- атрофия мышц языка;
- избыточное слюноотделение.
Прогноз
Для восстановления и реабилитации требуется 3–6 месяцев, что связано с необходимостью обновления нервного волокна. У возрастных и ослабленных больных сроки могут удлиняться.
При устойчивом хроническом течении невралгии тройничного нерва либо при наличии последствий в виде неврологических нарушений могут дать инвалидность, но в каждом случае решение принимается коллегиально врачебной комиссией.
Прогноз для жизни благоприятный, поскольку НТН не является опасным для жизни состоянием, но для здоровья – относительно благоприятный, поскольку выздоровление не всегда сопровождается полным регрессом симптомов. Даже на фоне лечения могут проявиться осложнения в виде нарушения работы двигательных или чувствительных волокон.
Острая форма НТН заканчивается выздоровлением или переходит в хроническую форму, чаще всего это бывает при отсутствии лечения или позднем обращении.
Профилактика
Предотвращение заболевания включает следующие мероприятия:
- ношение шарфа, шапки, одежды с высоким воротником в холодную и ветреную погоду;
- укрепление иммунитета;
- отказ отвредных привычек;
- здоровое питание;
- своевременное посещение стоматолога – планово не реже двух раз в год.
- 1. Giorgio Lambru. Trigeminal neuralgia: a practical guide, - Practical Neurology, - Oct, 2021.
- 2. Philip J Wiffen. Carbamazepine for chronic neuropathic pain and fibromyalgia in adults, - Cochrane Database of Systematic Reviews,- April, 2014.
- 3. О.С. Давыдов. Невропатическая боль: клинические рекомендации по диагностике и лечению Российского общества по изучению боли, - апрель, 2018.
- 4.D. Moore. A systematic review of rescue analgesic strategies in acute exacerbations of primary trigeminal neuralgia, - British Journal of Anaesthesia, - Aug, 2019.
- 5. J.Jacob. Radiotherapy of non-tumoral refractory neurological pathologies, - PubMed, Oct, 2020.
- Michael Rubin , MDCM, New York Presbyterian Hospital-Cornell Medical Center. Невралгия тройничного нерва, - справочник MSD, профессиональная русскоязычная версия, - сентябрь, 2020.