Конъюнктивит
Код по МКБ-10: Н10.0-Н.10.9
Синонимы: коньюктивит (распространенное, но ошибочное написание)
Конъюнктивит – это воспаление слизистой оболочки глаза, вызванное аллергической реакцией или инфекцией, и сопровождающееся покраснением конъюнктивы, зудом, отеком век, слизистыми или гнойными выделениями из глаз.
Термин «конъюнктивит» относится к любой форме воспаления конъюнктивы – тонкой, прозрачной мембраны, которая покрывает внутреннюю часть век и переднюю поверхность глазного яблока, за исключением роговицы. Заболевание характеризуется покраснением слизистой глаза, зудом и отеком век, прозрачными или гнойными выделениями из глаз. Лечение местное, с использованием капель, мазей, примочек, а иногда и субконъюнктивальных инъекций препаратов с антибактериальным, противовирусным или противоаллергическим эффектом. В запущенных случаях воспаление может перейти на веки, внутренние структуры глазного яблока и даже головного мозга, вызывая тяжелые осложнения с потерей зрения или более серьезными нарушениями.
Конъюнктивиты составляют до 60% от общего числа всех воспалительных заболеваний глаз. Инфекционный процесс чаще возникает у детей, реже у пожилых людей, еще реже у людей среднего возраста.
Причины и факторы риска
Вирусный конъюнктивит обычно вызван аденовирусами, а иногда и энтеровирусами. Он может сопровождать обычную простуду, корь, ветряную оспу, краснуху или паротит.
Стафилококки являются наиболее частой причиной развития бактериального конъюнктивита, в этом случае болезнь имеет относительно благоприятный прогноз.
Опасными возбудителями считаются синегнойная палочка и гонококк. Они вызывают тяжелый острый конъюнктивит с поражением роговицы, снижением зрения. Гонококковая инфекция передается партнеру половым путем или ребенку во время родов от инфицированной матери, соответственно, риск заболевания выше у лиц, страдающих гонореей или имевших тесный контакт с такими больными. Конъюнктивит, вызванный синегнойной палочкой, чаще встречается у людей, длительно носящих контактные линзы.
Обычно возбудитель заболевания попадает на конъюнктиву с рук. Несоблюдение правил личной гигиены, контакт глаза с посторонними предметами (грязное полотенце, постельное белье, травма), а также инфекционный процесс в носоглотке, на коже лица и веках – основные предрасполагающие к заражению факторы. При ношении контактных линз важна гигиена самих изделий, чтобы не занести инфекцию. В редких случаях постоянное механическое воздействие на глаз также может привести к местной воспалительной реакции.
Нельзя полностью исключать и вероятности передачи инфекции к человеку от животных. Хотя подобные случаи и достаточно редки из-за различающихся возбудителей заболевания.
Аллергический конъюнктивит может быть спровоцирован множеством аллергенов – пыльца растений, косметические средства, лекарственные препараты.
Хронические заболевания слизистой оболочки глаза – следствие попадания инородных тел, регулярного воздействия на орган зрения ветра, пыли, дыма, химических испарений, ультрафиолета, электрической дуги, лампы солнечного света и бликов от снега.
Важно! Конъюнктивит заразен, поэтому больному на период лечения необходимо избегать близких контактов с другими людьми.
Конъюнктивит и коронавирус
По данным Американской академии офтальмологии, SARS-CoV-2 может быть обнаружен в слезах и секретах конъюнктивы у пациентов с COVID-19, которые болеют конъюнктивитом1.
На основании этих наблюдений специалисты не исключают возможность заражения через слизистые оболочки глаз. Поэтому для профилактики коронавирусной инфекции рекомендуется защищать глаза (например, носить очки, не прикасаться к глазам и лицу без необходимости и делать это чистыми руками).
Виды конъюнктивитов
По причине заболевания:
1. Инфекционные конъюнктивиты.
- Бактериальные конъюнктивиты. Возбудителями служат различные микроорганизмы – стафилококки, синегнойная палочка, гонококк и другие. Отдельно стоит выделить хламидийный конъюнктивит или трахому, имеющий свое характерное течение и приводящий к наиболее серьезным осложнениям.
- Вирусные конъюнктивиты. Пусковой фактор – вирусы группы аденовирусов, возбудители ОРВИ и гриппа, герпетической инфекции, энтеровирус. Любое из заболеваний, вызванное этими патогенами, может сопровождаться воспалением конъюнктивы.
- Грибковые конъюнктивиты (офтальмикоз). Воспаление вызвано деятельностью грибков-паразитов в самом органе зрения или организме в целом.
2. Аллергические конъюнктивиты. Возникают в ответ на попадание в организм или слизистую антигена (пыльцы растений, пыли, парфюмерных или бытовых аэрозолей и других раздражителей).
3. Заболевания конъюнктивы, сопровождающиеся стойким изменением обмена веществ ее клеток – дистрофией (сухой кератоконъюнктивит, птеригиум, пингвекула).
4. Посттравматический конъюнктивит. Следствие механического, химического или термического повреждения слизистой глаза.
По течению:
- острый (симптомы развиваются стремительно, больной с трудом открывает глаза из-за гноя и жжения, испытывает сильный зуд, слезотечение);
- подострый (симптомы нарастают в течение нескольких дней, доставляют умеренный дискомфорт);
- хронический конъюнктивит (жалобы сводятся к покраснению, ощущению засоренности глаз, слезотечению, тяжести век, появлению комочков слизи после пробуждения в течение длительного времени).
По характеру выделений
- катаральный;
- гнойный;
- фолликулярный;
- геморрагический;
- папиллярный.
Характер отделяемого определяет офтальмолог во время осмотра, что позволяет вовремя предположить причину заболевания и назначить верное лечение.
Симптомы
Основные проявления конъюнктивита при всех формах заболевания следующие:
- Покраснение конъюнктивы. Интенсивнее по краю и с внутренней стороны век. Цвет варьирует от бледно-розового до ярко-красного.
- Зуд. Более выражен в области ресничного края век, особенно при аллергическом конъюнктивите.
- Чувство инородного тела под веком. Воспаленные ткани теряют свою гладкость и трутся друг об друга, из-за чего кажется, что в глазу что-то мешает.
- Слезотечение. Защитная реакция глазного яблока на раздражение.
- Отёчность слизистой оболочки глаза и век. Конъюнктива теряет свою прозрачность, в тяжелых случаях появляется хемоз, когда она окружает роговицу в виде валика и может даже защемляться веками при их смыкании.
- Различные по характеру выделения из органа зрения. В зависимости от возбудителя заболевания могут быть прозрачные, белого или желто-зеленого цвета, с примесью гноя и крови.
- Снижение зрения. Симптом перехода воспаления на роговицу при кератоконъюнктивите.
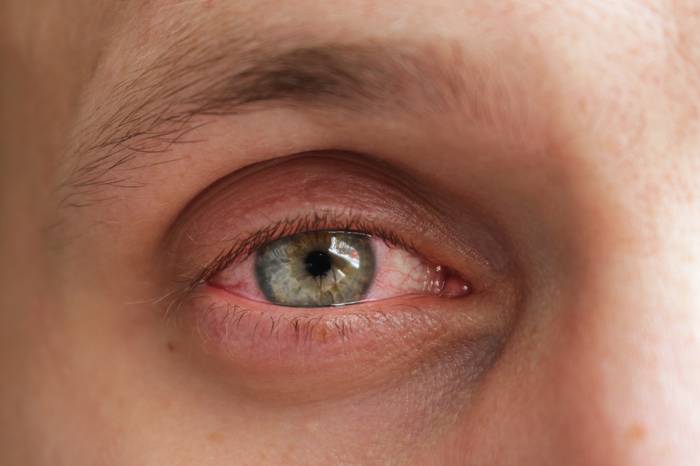

Вирусный конъюнктивит
Отёк и покраснение выражены больше, чем при бактериальном, но выделения из глаз умеренные, слизистого характера.
Вирусные формы заболевания развиваются быстро и почти сразу принимают острое течение. С момента заражения до появления клинической симптоматики проходит не более 48 часов. Если иммунитет больного ослаблен, патология проявляется спустя 8-12 часов после инфицирования.
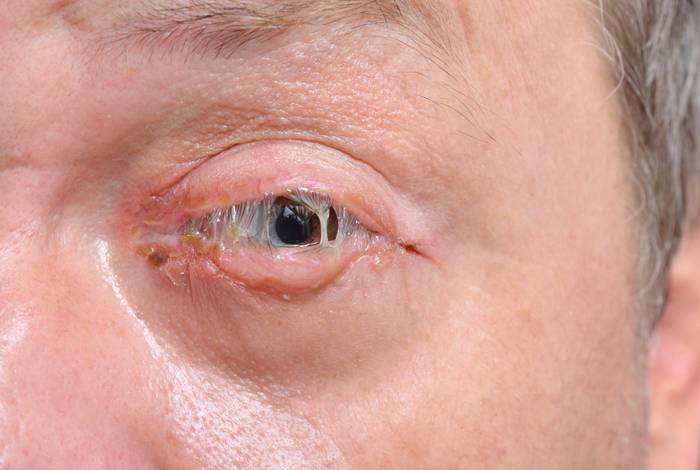
Бактериальный конъюнктивит
При бактериальной инфекции отделяемое обильное, гнойное.
Такая форма конъюнктивита протекает с повышенной температурой тела и признаками общей интоксикации:
- головной болью,
- ознобом,
- снижением аппетита.
Признаки патологии развиваются быстро – инкубационный период обычно составляет сутки, но в некоторых случаях для диагностирования болезни может потребоваться около 48 часов. Чаще поражается один глаз, а спустя уже 1-3 дня без лечения инфекция переходит на второй.
Аллергический конъюнктивит
Для аллергического конъюнктивита характерно доминирование отёка над покраснением, сильно выражен зуд в глазах.
Длительность заболевания – от нескольких недель до нескольких месяцев. Выраженность и продолжительность симптомов зависит от количества аллергена и воздействия его на слизистую.
Хронический конъюнктивит
Развивается медленно, протекает с периодами улучшения состояния. Больных беспокоят светобоязнь, легкое раздражение и быстрая утомляемость глаз.
Обследование
Диагностика проводится врачом-офтальмологом и включает следующие этапы:
- Сбор жалоб. Специалист выясняет, какие симптомы беспокоят больного – дискомфорт, зуд, жжение, слезотечение, снижение зрения.
- Анамнез заболевания. Продолжительность неприятных ощущений, контакт с инфекционными больными или аллергенами, имеющиеся заболевания, связь со сменой сезона, реакция на воздействие солнечного света и другое.
- Проверка зрения. Результаты сравниваются с полученными ранее и помогают отследить динамику заболевания.
- Объективный осмотр. Биомикроскопия проводится с помощью щелевой лампы, выявляет гиперемию и отек конъюнктивы, инъекцию глазного яблока, наличие отделяемого.
- Лабораторные анализы. Назначаются врачом не всегда, для установления возбудителя конъюнктивита при неэффективности проводимого лечении, частых рецидивах, непереносимости лекарственных препаратов.
- Специальные офтальмологические пробы
- Проба Шиммера проводится при подозрении на сухой кератоконъюнктивит для уточнения интенсивности слезопродукции. Конец полоски фильтровальной бумаги закладывают за край нижнего века и спустя 5 минут смотрят, насколько она увлажнилась.
- Проба с закапыванием флюоресцеина используется для выявления сопутствующего повреждения роговицы, которое временно меняет цвет под действием красителя.
Мазок с конъюнктивы офтальмолог берет ватной палочкой из складки между задней поверхностью века и глазом.
При подозрении на демодекоз также исследуют ресницы под большим увеличением, чтобы обнаружить микроскопических насекомых.
В исключительных случаях при аллергическом конъюнктивите выполняются кожно-аллергическая, назальная, конъюнктивальная или подъязычная пробы. В организм вводят по очереди различные аллергены и смотрят, на какой из них в ответ появится реакция.
При подозрении на специфическую причину заболевания могут быть рекомендованы консультации других специалистов.
С чем можно спутать
Дифференциальная диагностика конъюнктивита проводится cо следующими заболеваниями:
- Кератитом. Характерные симптомы – светобоязнь, резь и желание держать веки сомкнутыми. Из-за отека и помутнения роговицы зрение размыто.
- Эписклеритом и склеритом. Болезненные ощущения ярче выражены, особенно при движении глазным яблоком.
- Увеитами (иритом, иридоциклитом, хориоидитом). Характерна боль в глазу, светобоязнь, сужение зрачка и ухудшение зрения. Отделяемого нет.
- Острым приступом закрытоугольной глаукомы. Отечная роговица, боль в глазу и в половине головы с той же стороны, зрачок расширен, резкое ухудшение зрения. Выделения отсутствуют.
- Инородным телом глаза. Обычно больной помнит момент травмы. Присутствует боль и дискомфорт, желание поморгать, потереть глаз, слезотечение. Без лечения может присоединиться инфекция.
- Каналикулярной обструкцией при дакриоцистите. Покраснение не выражено, обильное слезотечение, при надавливании пальцем чуть ниже внутреннего угла глаза может выделяться гной.
- Ячменем. Ограниченное покраснение, зуд и отек века, увеличение его толщины в проекции воспаления. До прорыва гнойника отделяемого нет.
В каждом описанном случае характер покраснения отличается и определяется офтальмологом во время биомикроскопии глаза.
Лечение
Лечение воспалительных заболеваний глаз должен осуществлять офтальмолог.
При остром процессе лекарственную терапию начинают сразу, не дожидаясь результатов лабораторных исследований. Опытному врачу обычно достаточно анализа жалоб и осмотра больного, чтобы предположить причину заболевания.
Терапия инфекционного конъюнктивита длится в среднем 7-10 дней. Хронический аллергический конъюнктивит и синдром «сухого глаза» имеют затяжное течение до нескольких месяцев.
Общие рекомендации пациенту
- Во время лечения следует исключить ношение контактных линз, строго соблюдать правила личной гигиены.
- Во избежание осложнений нельзя заниматься самолечением или самостоятельно продлять сроки назначения препаратов.
- Во время беременности и в период грудного вскармливания запрещено использовать многие лекарственные препараты. В этом случае терапия подбирается врачом индивидуально, исходя из соотношения риск-польза для матери и ребенка.
- Весь период течения инфекционного конъюнктивита человек считается заразным и опасным для окружающих, поэтому ему следует избегать близкого контакта с другими людьми. В данном случае можно получить больничный лист сроком на 3-7 дней.
Гигиена во время конъюнктивита2
- Запрещено прикасаться к здоровому глазу после касания инфицированного.
- Тщательная гигиена рук, особенно после касания глаз или носовых выделений.
- Использование исключительно личной подушки, полотенца и других принадлежностей для лица (спонжи, тушь для ресниц и пр.).
- На период лечения следует отказаться от посещения бассейна, сауны.
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Медикаментозная терапия
Часто конъюнктивит носит смешанный характер, поэтому больному назначаются несколько препаратов с разной направленностью3.
Симптоматическое лечение
Для облегчения дискомфорта и снижения зуда можно прикладывать к глазам тканевые салфетки или ватные диски, смоченные в холодной воде.
Для уменьшения длительности заболевания и выраженности неприятных ощущений при всех формах конъюнктивита используют инстилляции (капли) глюкокортикоидов или НПВС, например:
- Индоколлир;
- Диклоф;
- Дексаметазон.
Как правильно закапать капли в глаза будет рассказано ниже.
При сухом кератоконъюнктивите, а также при хроническом течении болезни применяют слезозаменители различной вязкости:
- Офтолик;
- Систейн;
- Гилан;
- Слезин.
Лечение инфекционных конъюнктивитов
Используют антибактериальные препараты широкого спектра в форме капель или мазей. Среди самых назначаемых:
- Тобрекс;
- Вигамокс;
- Тетрациклиновая мазь;
- Альбуцид;
- Сульфацил натрия;
- Левомицетин;
- Флоксал;
- Ципролет.
Также применяют препараты с антисептическим эффектом для промывания глаз при выраженном гнойном воспалении:
- Окомистин;
- Фурацилин.
Перед процедурой необходимо тщательно вымыть руки. Затем запрокинуть голову назад и открыть глаза, осторожно влить на роговицу лекарство. Если используется ватный диск, то протереть глаза от внешнего уголка к внутреннему. После промывания необходимо тщательно поморгать и протереть раствором край века.
Лечение вирусных конъюнктивитов
Используют вирусостатические и вирусоцидные средства:
- трифлуридин,
- идоксуридин,
- лейкоцитарный интерферон в виде капель (офтальмоферон),
- ацикловир – в форме мази и таблеток.
Аллергический конъюнктивит
При сильном зуде и воспалительных процессах, сопровождающихся покраснением, жжением применяют таблетированные антигистаминные препараты:
- Супрастин;
- Лоратадин;
- Тавегил.
- Местно применяют капли с антиаллергическим эффектом (Опатанол, Лекролин, Кромоглил) и гормоны (Дексаметазон, Левакабастин, Преднизолон). Для устранения симптомов могут быть назначены сосудосуживающие препараты ( Визин Классик, Сигида и другие).
Грибковый конъюнктивит
При конъюнктивитах, вызванных грибками (офтальмомикозах) назначаются антимикотические мази и капли:
- Леворин;
- Нистатин;
- Амфотерицин В.
Лечение народными методами
Высоким терапевтическим эффектом и щадящим воздействием на глаза обладают:
- настой лекарственной ромашки;
- отвар соцветий календулы;
- чайная заварка.
Промывание глаз этими средствами эффективно как вспомогательный метод к курсу лечения, назначенного врачом. Важно, чтобы перед каждой процедурой раствор был свежим и находился в чистой посуде.
Оперативное лечение
При осложнениях, закончившихся стойкими анатомическими нарушениями (рубцы на веках, роговице, помутнение прозрачных сред глаза), а также запущенном сухом кератоконъюнктивите (когда слеза практически не вырабатывается), больному может потребоваться операция.
Физиотерапия при конъюнктивитах
Основная задача применяемых методов – уменьшить воспаление и снизить выраженность аллергических процессов. Для лечения конъюнктивита проводят:
- Лекарственный электрофорез антибиотиков, анестетиков, противоаллергических и противовоспалительных средств, ультрафонофорез глюкокортикостероидов. Введенные таким образом препараты лучше проникают в ткани глаза и дольше остаются там в достаточно высокой концентрации, способствуя скорейшему выздоровлению.
-
Массаж век. Применяется при блефароконъюнктивите, когда помимо слизистой оболочки глаза поражены веки. Метод позволяет освободить протоки сальных желез по ресничному краю, в которых может развиваться инфекция. Процедура проводится с помощью стеклянной палочки врачом и назначается не всем больным.
Инстилляции - как правильно закапать капли
Для скорейшего выздоровления важен не только верный подбор лекарств, но и правильное их применение. Чтобы безопасно закапать капли, необходимо следовать данной инструкции:
- Тщательно вымойте руки с мылом и насухо вытрите бумажным полотенцем.
- Перед процедурой умойтесь или протрите глаза
- Согрейте флакон с препаратом в руках, особенно если достали его из холодильника
- Подготовьте небольшое зеркало, чтобы не нанести себе повреждений.
- Примите удобное положение — сидя или лежа на кровати.
- Откиньте голову назад.
- Оттяните пальцем нижнее веко, чтобы создать «кармашек», в который легче попасть жидкости.
- Возьмите флакон, переверните его и поднесите наконечник к глазу, не касаясь век, его слизистой или ресниц.
- Во время закапывания рекомендуется отвести взгляд наверх, но при этом наконечник не должен выходить из поля зрения.
- Капните 1-2 капли лекарственного средства, стараясь попасть как можно ближе к внешнему уголку глаза.
- После закройте на 2-3 минуты глаза для равномерного распределения препарата.
- Промокните глаз чистой салфеткой.
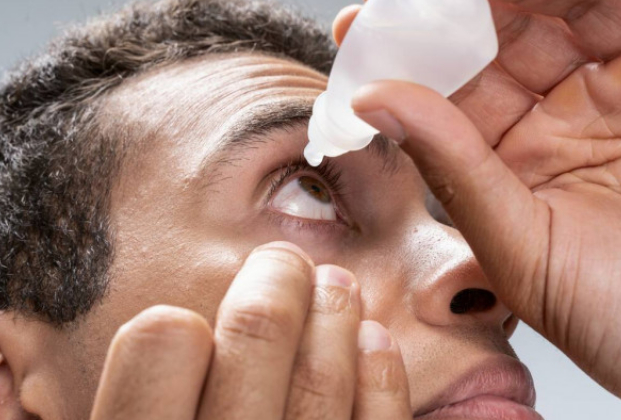
При большом количестве гноя глаз следует предварительно промыть. Если врачом были назначены несколько препаратов для закапывания, необходимо выдержать интервал в 10-30 минут между их применением. Мазь используется всегда в последнюю очередь.
Осложнения
В большинстве случаев прогноз при правильно подобранной терапии благоприятный. В запущенных ситуациях воспаление может перейти на веки, внутренние структуры глазного яблока и даже головного мозга, вызывая тяжелые осложнения с потерей зрения и более серьезными нарушениями.
После длительного использования препаратов для лечения инфекционного или аллергического конъюнктивита, как правило, содержащих консерванты, вероятно нарушение стабильности слезной пленки и развитие синдрома «сухого глаза» (сухого кератоконъюнктивита). Поэтому, после выздоровления рекомендуется назначение слезозаменителей сроком на один месяц.
Профилактика
Чтобы избежать попадания инфекции в глаза, достаточно соблюдать следующие правила:
- Не трогать лицо и глаза грязными руками.
- Мыть руки с мылом и обрабатывать дезинфицирующим средством перед нанесением крема или косметики вокруг глаз, выщипыванием бровей.
- Соблюдать режим труда и отдыха при напряженной зрительной работе, регулярно делать гимнастику для глаз.
- Если в глаза попали инородные частицы, то их необходимо извлекать чистым бинтом или бумажным полотенцем.
- Используя контактные линзы соблюдать правила гигиены, а при первых признаках воспаления отказаться от их ношения.
- Своевременно лечить синдром «сухого глаза», зубы, заболевания носоглотки, кожи лица.
- 1. Renee Solomon, MD. COVID-19 patients with conjunctivitis may shed viral particles in tears and conjunctival secretions. - American academy of ophthalmology, 2020.
- 2. Melvin I. Roat , MD, FACS, Sidney Kimmel Medical College at Thomas Jefferson University. Обзор конъюнктивитов. - справочник MSD, профессиональная русскоязычная версия, 2019.
- 3. Michael A Silverman, MD. Acute Conjunctivitis (Pink Eye). - англоязычная база актуальных медицинских данных Medscape, 2021.