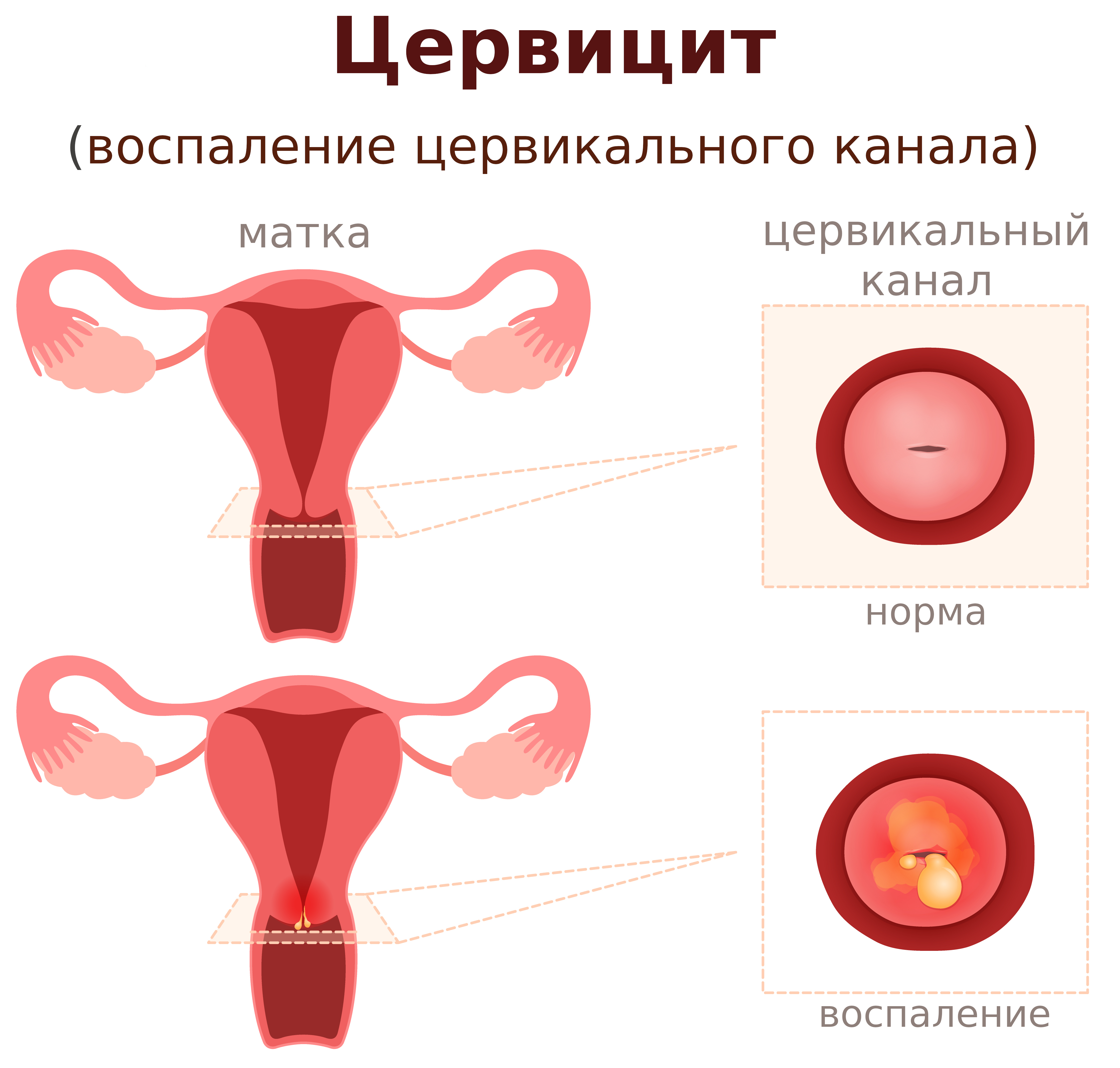
Цервицит
При развитии воспаления во влагалищной части шейки матки говорят о таком заболевании, как цервицит. Данная патология шейки матки встречается довольно часто, почти у 30% женщин, и, несмотря на свою «безобидность», нуждается в обязательном лечении, так как нередко приводит к развитию осложнений, в том числе и бесплодию.
Воспалительный процесс в шейке матки по течению может быть острым и хроническим. Также цервицит подразделяется на эндоцервицит, когда воспаляется влагалищная часть шейки матки и экзоцервицит, когда в процесс вовлекается цервикальный канал.
Причины
К предрасполагающим факторам развития цервицитов относятся1:
- инфекции, передающиеся половым путем (трихомониаз, гонорея, грибы, вирус герпеса, папилломавирусная инфекция, хламидиоз, уреаплазмоз);
- воспалительные процессы в органах репродуктивной сферы (вагинит, эрозия шейки матки, воспаление матки и придатков, цистит);
- неспецифические инфекции (стафилококки, стрептококки, кишечная палочка, амебы);
- травмы шейки матки (аборты, выскабливания матки, разрывы шейки в родах);
- ранняя половая жизнь;
- опущение влагалища, матки;
- беспорядочные половые связи;
- гормональный дисбаланс в пременопаузе;
- использование спермицидов, ношение внутриматочной спирали.
Проявления
Цервицит чаще протекает бессимптомно и обнаруживается случайно во время профилактического осмотра.
Яркую клиническую картину цервицита может давать гонорейная и трихомонадная инфекции, а на фоне хламидиоза болезнь протекает скрыто.
Тем не менее, в острой стадии заболевания признаки достаточно выражены. Женщина предъявляет жалобы на зуд, жжение во влагалище и вульве, подобные ощущения усиливаются при мочеиспускании. Возможно появление тянущих или ноющих болей внизу живота, что наблюдается при сопутствующем воспалении матки и придатков. Расстройство мочеиспускания (частое, болезненное) говорит о вовлечении в воспалительный процесс мочевого пузыря. Если имеется эрозия шейки матки на фоне заболевания, появляются контактные кровянистые выделения после полового акта.
Характерным симптомом острого цервицита являются слизисто-гнойные или гнойные выделения.
Хроническая форма заболевания почти никак не проявляется клинически. Влагалищные бели становятся мутно-слизистыми, субъективные ощущения отсутствуют.
Во время осмотра в зеркалах острый цервицит выглядит как гиперемированная, отечная шейка матки, из цервикального канала выделяются гноевидные бели. Хроническое заболевание приводит к уплотнению и утолщению шейки матки, формированию на ее поверхности наботовых кист, выделения становятся мутными.
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Диагностика
Дифференциальную диагностику цервицита проводят с кольпитом, злокачественной опухолью шейки матки и с синдромом Райтера. Диагностировать заболевание достаточно просто. При осмотре во влагалищных зеркалах видна гиперемированная и увеличенная в размерах шейка матки с гноевидными выделениями.
К дополнительным методам обследования относятся:
- ПЦР-диагностика половых инфекций (хламидии, цитомегаловирус, вирус папилломы человека, грибы и прочие);
- мазок на цитологию (патологических клеток) соскоба с поверхности шейки матки и цервикального канала;
- мазок на микрофлору влагалища;
- бактериологический посев выделений для определения чувствительности выделенных патогенных бактерий к антибиотикам;
- кольпоскопия с функциональными пробами.
Кроме того, показано проведение следующего обследования:
- кровь на сифилис, гепатиты и ВИЧ-инфекцию;
- ультразвуковое исследование органов малого таза;
- общие анализы крови и мочи.
Лечение
Лечение цервицита проводит акушер-гинеколог. В первую очередь назначаются препараты, которые воздействует на причину заболевания. Если цервицит имеет грибковое происхождение, назначают противогрибковые средства (например, флуконазол в виде таблеток) или эконазол во влагалище. Может применяться натамицин перорально и интравагинально в свечах и таблетках. При выявлении хламидий применяются антибиотики тетрациклинового ряда (тетрациклин, доксициклин), макролиды (эритромицин, джозамицин), азитромицин перорально. Местно назначается обработка влагалищной части шейки матки раствором хлорофиллипта.
При цервиците, развившемся в климактерическом периоде, местно назначают эстрогены в сечах и таблетках (например, овестин).
Неспецифический цервицит требует назначения комбинированных препаратов интравагинально (тержинан, неомицин).
Для лечения цервицита вирусной этиологии применяются противовирусные средства (ацикловир, панавир, зовиракс) перорально и внутримышечно. Также при вирусной природе заболевания могут назначаться иммуномодуляторы (интерферон, циклоферон) и препараты, нормализующие функцию печени (гепабене, симепар).
Следующим этапом в лечении заболевания является восстановление нормальной микрофлоры влагалища, который заключается в назначении пробиотиков (ацилакт).
Длительность терапии цервицита составляет 2-3 недели. При отсутствии положительного воздействия после консервативного лечения (при хроническом цервиците) прибегают к хирургическим методам: диатермокоагуляция, лазеролечение, криодеструкция.
Осложнения и прогноз
Несвоевременно и некачественно пролеченный цервицит может привести к развитию следующих осложнений:
- псевдоэрозия шейки матки;
- восхождение инфекции (аднексит, эндометрит, цистит);
- воспаление большой железы преддверия влагалища – бартолинит (в случае половой инфекции);
- бесплодие;
- злокачественные опухоли шейки матки, особенно при цервиците, вызванном вирусом папилломы человека.
Прогноз при цервиците благоприятный, при условии адекватной терапии2.
- 1. Meng Li. Prevalence and risk factors for bacterial vaginosis and cervicitis among 511 female workers attending gynecological examination in Changchun, China, - Taiwanese Journal of Obstetrics and Gynecology, 2019.
- 2. Клинышкова Т., д.м.н. Хронический цервицит и папилломавирусная инфекция, - Врач, 8/2016.
- Oluwatosin Goje , MD, MSCR, Cleveland Clinic, Lerner College of Medicine of Case Western Reserve University. Цервицит, - справочник MSD, профессиональная русскоязычная версия, 2019.