Синдром Рейно
Симптомы
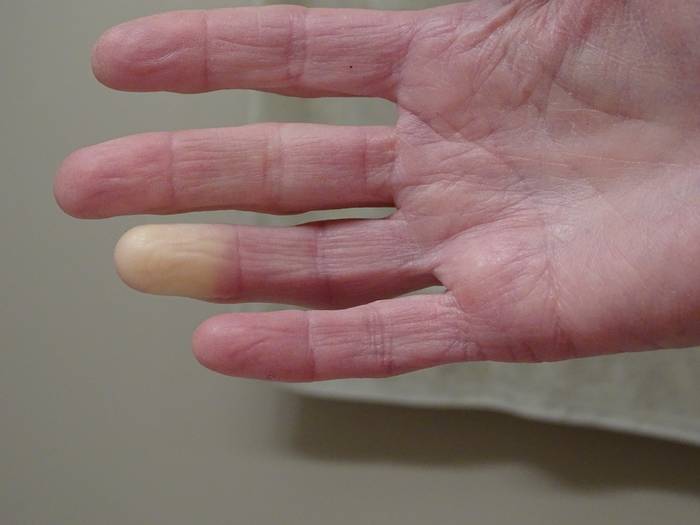
Синдром Рейно сопровождается последовательным изменением окраски пальцев рук (бледный-синий-красный), похолоданием, онемением, чувством мурашек и иногда болями в кистях рук. Помимо конечностей аналогичные проявления могут отмечаться в области кончика носа, подбородка, мочек ушей и языка. Продолжительность приступа обычно составляет 15-20 минут.
Синдром Рейно чаще встречается у женщин, первая атака происходит обычно до 30 лет. Синдром подразделяют на первичный - болезнь Рейно - и вторичный, развивающийся на основе сопутствующих заболеваний.
Причины синдрома Рейно
Главной причиной первичного синдрома Рейно считается нарушение механизмов регуляции сосудистого тонуса. Холод и стресс - провоцирующие факторы приступов.
Основной фактор развития вторичного синдрома Рейно - структурные изменения сосудов, развившиеся вследствии определенных заболеваний:
- Ревматические болезни: системная склеродермия, системная красная волчанка, ревматоидный артрит, дерматомиозит, болезнь Шегрена, смешанное заболевание соединительной ткани, узелковый периартрит, облитерирующий тромбоангиит и др.
- Сосудистые заболевания: облитерирующий атеросклероз, посттромботический или тромботический синдромы.
- Заболевания крови: пароксизмальная гемоглобинурия, криоглобулинемия, множественная миелома, тромбоцитоз.
- Инфекционные заболевания: гепатиты В и С.
- Неврогенный синдром Рейно: сдавление нервно-сосудистого пучка с развитием альгодистрофии, синдром карпального канала, заболевания ЦНС с плегией.
- Длительная иммобилизация, феохромоцитома, паранеопластический синдром, первичная легочная гипертензия.
Кроме того причинами вторичного синдрома Рейно могут быть:
- особенности проффессии: "вибрационный белый палец", хлорвиниловая болезнь и др.
- длительный прием лекарств: эрготамин, серотонин, бетаблокаторы, противоопухолевые препараты (блеомицин, винбластин и циспластин) и др.
Первое место среди причин возникновения синдрома занимают ревматические болезни, особенно системная склеродермия, где синдром Рейно является ранним проявлением заболевания.
В лучаях развития лекарственного синдрома Рейно после отмены соответствующих препаратов он обычно исчезает.
Среди профессиональных факторов, на фоне которых может развиться синдром Рейно, наиболее частыми являются вибрация, охлаждение и контакт с поливинилхлоридом. Однако и другие факторы, например работа с тяжелыми металлами, кремниевой пылью, должны учитываться при сборе профессионального анамнеза у больных, страдающих данным заболеванием.
Диагностика
Диагностика синдрома Рейно основывается на общепринятых и специальных методах исследования, при этом диагноз первичного синдрома Рейно (болезнь Рейно) устанавливается при наличии следующих критериев:
- начало заболевания до 30 лет;
- симметричный характер атак;
- женский пол;
- отсутствие на поверхности пальцев некрозов, язв;
- исключении подлежащих заболеваний в момент обследования и подтверждается в процессе дальнейшего наблюдения.
Лабораторные и инструментальные методы диагностики помогают произвести окончательный дифференциальный диагноз первичного и вторичного синдрома Рейно.
- Общий анализ крови (возможна повышенная или нормальная СОЭ), белок, белковые фракции, фибриноген - изменение их пропорций.
- Коагулограмма, исследование свойств крови (вязкость, гематокрит, склеивание тромбоцитов и эритроцитов) - для диагностики заболеваний крови,которые могут спровоцировать приступы.
- Иммунологическое исследование: антинуклеарный фактор, ревматоидный фактор, циркулирующие иммунные комплексы, иммуноглобулины, антитела к ДНК и рибонуклеопротеину - все это говорит за наличие ревматологических заболеваний, то есть за вторичный характер патологии.
- Капилляроскопия: выявление и уточнение характера поражения сосудов.
- Рентгенологическое исследование грудной клетки: выявление шейного ребра.
- Исследование пальцевого кровотока методом ультразвуковой допплерографии, лазер-допплер-флоуметрии, ангиография, дигитальная плетизмография.
В последние годы возросло внимание к новой модификации биомикроскопических методов исследования - широкопольной капилляроскопии ногтевого ложа, которая обладает большей разрешающей способностью в плане детализации структурных изменений ногтевого ложа, применяется для диагностики синдрома Рейно.
Лечение синдрома Рейно
Лечение синдрома - сложная задача, решение которой зависит от возможности устранения причинных факторов и эффективного воздействия на ведущие механизмы развития сосудистых нарушений.
Всем больным с синдромом Рейно рекомендуется исключить охлаждение, курение, контакт с химическими и другими факторами, провоцирующими сосудистый спазм в быту и на производстве. Иногда достаточно изменить условия труда (исключить вибрацию, воздействие винилхлорида, свинца, мышьяка и др.) или место жительства (более теплый климат), чтобы проявления синдрома Рейно значительно уменьшились или исчезли.
Среди сосудорасширяющих препаратов эффективными средствами терапии синдрома Рейно являются антагонисты кальция.
- нифедипин (коринфар, кордафен и др.) назначают по 30-60 мг/сут.
Для лечения синдрома Рейно можно использовать и другие блокаторы входа кальция:
- верапамил,
- амлодипин,
- никардипин.
При прогрессирующем синдроме Рейно рекомендуется применение вазапростана (простагландин Еl, альпростадил, илопрост).
Первоначальное действие вазапростана может проявиться уже после 2-3 внутривенных вливания, но более стойкий эффект отмечается после окончания курса лечения и выражается в снижении частоты, продолжительности и интенсивности атак синдрома Рейно, уменьшении зябкости, онемения и болей. Положительное действие вазапростана обычно сохраняется в течение 4-6 месяцев, рекомендуется проводить повторные курсы лечения (2 раза в год).
Рекомендуется использовать нитраты (нитроглицерин) местного действия (мази, пластыри). Они расширяют сосуды, действуя через кожу напрямую.
Мощными препаратами для расширения сосудов являются ингибиторы ФДЭ-5 (силденафил, тадалафил). Эти лекарственные вещества имеют серьезные побочные эффекты, в частности на сердце (у больных с нарушениями ритма сердца и изменениями на ЭКГ). Поэтому следует адекватно оценивать возможные риски от применения этого класса препаратов.
Для предупреждения спазма сосудов могут использоваться альфа-адреноблокаторы (празозин). Однако использовать его стоит с большой осторожностью, поскольку велик риск резкого снижения артериального давления.
Последнее время хорошие показатели появились при использовании статинов (аторвастатин) и ингибитора особого фермента, который напрямую ответственен за спазм сосудов при воздействии холода (фасудил).
В лечении синдрома Рейно также используется кетансерин - селективный блокатор HS2-серотониновых рецепторов; назначается по 20-60 мг/сут, обычно хорошо переносится, может быть рекомендован пожилым больным.
Большое значение в лечении имеют препараты, улучшающие свойства крови, снижающие вязкость: антиагреганты (аспирин 75-100мг в сутки), антикоагулянты (гепарин), дипиридамол по 75 мг и более в сутки; пентоксифиллин (трентал, агапурин) в дозе 800-1200 мг/сут внутрь и внутривенно; низкомолекулярные декстраны (реополиглюкин и др. ) - внутривенно капельно по 200-400 мл, на курс 10 вливаний.
Следует учитывать необходимость длительной многолетней терапии и нередко комплексное применение препаратов разных групп.
Лекарственную терапию синдрома Рейно рекомендуется сочетать с применением других методов лечения (гипербарическая оксигенация, рефлексотерапия, психотерапия, физиотерапия).
Источники:
- Алекперов Р.Т., Старовойтова М.Н. Синдром Рейно в практике терапевта. - «РМЖ» №27 от 03.12.2010.