Острая ревматическая лихорадка (ревматизм)
Код по МКБ-10: I00-I02.
Синонимы: ревматизм, острая ревматическая лихорадка.
Ревматизм - воспаление соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе (ревмокардит), а также в мозге (хорея), суставах (полиартрит) и коже. Термин “ревматизм” сегодня считается устаревшим. По современной терминологии заболевание называется острой ревматической лихорадкой.
Развитие ее тесно связано с предшествующей острой или хронической носоглоточной инфекцией (например, фарингитом), вызванной стрептококком. В случае стрептококковой инфекции возникает прямое или опосредованное повреждающее воздействие его компонентов и токсинов на организм с развитием иммунного воспаления.
Немаловажную роль отводят генетическим факторам, что подтверждается более частой заболеваемостью детей из семей, в которых кто-то из родителей страдает ревматизмом.
Заболеванию чаще подвержены дети и подростки в возрасте от 7 до 15 лет.
Ревматическая лихорадка вызывает хроническое прогрессирующее пражение сердца и его клапанов и является самой распространенной причиной сердечных заболеваний у детей в мире1.
Однако, уровень заболеваемости неуклонно снижается. Это связано с улучшением условий жизни, а также с широким использованием антибиотиков для лечения стрептококковых инфекций.
Симптомы ревматизма
Ревматизм характеризуется многообразием проявлений и вариабельностью течения. Как правило, он возникает в школьном возрасте, реже у дошкольников и практически не встречается у детей младше 3 лет.
В типичных случаях первые внешние признаки ревматизма:
- боли в суставах которые выявляются через 2-4 недели после ангины или фарингита,
- лихорадка до 38С, признаки интоксикации (утомляемость, слабость, головная боль).
Одними из наиболее ранних признаков ревматизма являются боли в суставах (ревматоидный артрит).
Ревматоидному артриту свойственно острое начало, вовлечение крупных или средних суставов (чаще коленных, голеностопных, локтевых), быстрое обратное развитие процесса.
Фото: крупные суставы, поражаемые ревматическим артритом
Признаки поражения сердца (боли в области сердца при поражении перикарда, сердцебиение, одышка) - обязательный и важный признак острой ревматической лихорадки. Поражается внутренняя и наружная оболочки сердца (эндокард и перикард).
Стоит заметить, что в детском и подростковом возрасте первым симптомом чаще выступают нарушения в работе сердца, а во взрослом и пожилом возрасте - артрит2.
Чаще, особенно в начале заболевания, наблюдаются разнообразные астенические проявления (вялость, недомогание, повышенная утомляемость).
К более редким симптомам ревматизма относятся поражения кожи: аннулярная сыпь и ревматические узелки.
Аннулярная сыпь (кольцевидная эритема) – бледно-розовые неяркие высыпания в виде тонкого кольцевидного ободка, не возвышающиеся над поверхностью кожи и исчезающие при надавливании. Сыпь обнаруживается у 4-17% больных ревматизмом преимущественно на пике заболевания и обычно носит нестойкий характер.
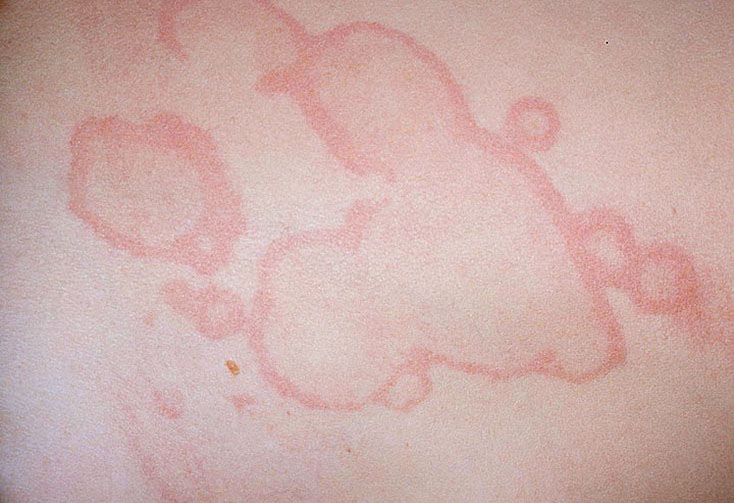
Фото: кольцевидная эритема, сайт кафедры дерматовенерологии Томского военно-медицинского института
Довольно редкий признак острой ревматической лихорадки - хорея (поражение мозга). К ее симптомам относят внезапное изменение почерка, гримасничанье, невнятная речь, общее двигательное беспокойство. Иногда на первый план выходит признаки мышечной слабости: человек не может сидеть, ходить, нарушается процесс глотания. перечисленные признаки усиливаются при волнении, иногда при физической нагрузке и проходят во время сна.
Подкожные ревматоидные узелки – округлые, плотные, малоподвижные, безболезненные, единичные или множественные образования с локализацией в области крупных и средних суставов, остистых отростков позвонков, в сухожилиях. В настоящее время встречаются нечасто, преимущественно при тяжелой форме ревматизма, сохраняются от нескольких дней до 1–2 месяцев, затем проходят.
Узелки редко наблюдются в течение первых недель острого ревматического приступа. Обычно они возникают после месяца болезни и чаще встречаются у пациентов, у которых ревматическая активность сохранялась в течение многих недель или месяцев.
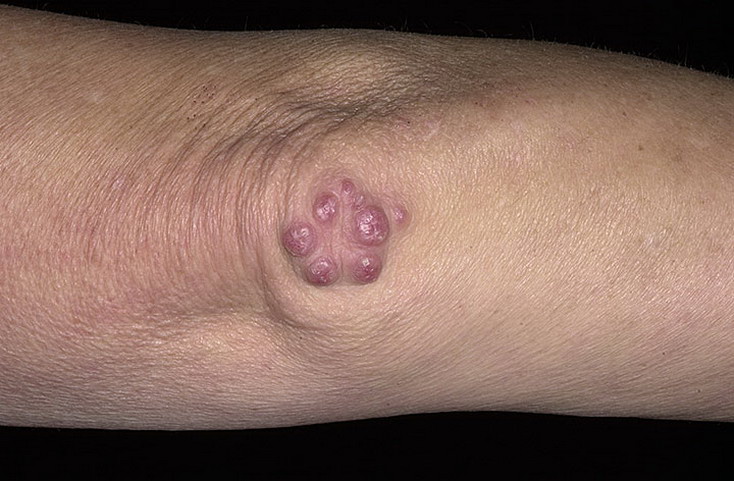
Фото: ревматоидные узелки в области локтевого сустава (сайт кафедры дерматовенерологии Томского военно-медицинского института)
Боли в животе, поражение легких, почек, печени и других органов при ревматизме в настоящее время встречается крайне редко, в основном при тяжелом его течении.
Частота встречаемости симптомов острой ревматической лихорадки3
- Кардит (поражение сердца) - 90-95%;
- Ревматический артрит (поражение суставов) - 60-100% случаев;
- Ревматическая хорея - 6-30% случаев, преимущественно у детей;
- Кольцевидная (аннулярная) эритема - 4-17%;
- Ревматоидные узелки - 1-3%.
Диагностика
Жалобы пациента
Огромное значение в диагностике острой ревматической лихорадки имеют осмотр и жалобы пациента. Боли в суставах, выслушивание шумов сердца, повышение температуры, обнаружение характерных кожных проявлений, перечисленных выше мозговых нарушений - все это является критериями постановки диагноза острая ревматическая лихорадка.
Анализы
Лабораторные показатели у больных ревматизмом отражают признаки стрептококковой инфекции, наличие воспалительных реакций и иммунопатологического процесса.
В активную фазу определяются4:
- лейкоцитоз,
- увеличение СОЭ,
- повышение титров АСЛ-О(антистрептолизина-О),
- С-реактивный белок (СРБ),
- отрицательный ревматоидный фактор.
Инструментальные методы
ЭКГ. На электрокардиограмме нередко выявляются нарушения ритма.
Рентгенография органов грудной клетки. Возможно выявление признаков поражения легочной ткани (ревматический пневмонит).
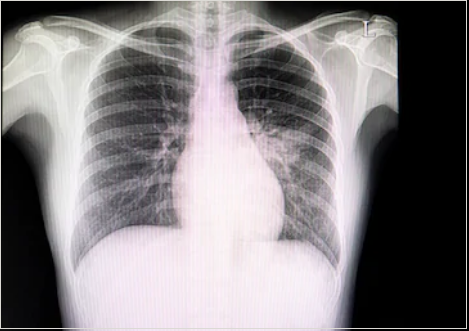
Фото: картина пневмонита на рентгенограмме
Рентгенологическое исследование суставов. Необходимо для дифдиагностики с другими артритами.
УЗИ сердца. Поскольку сердце поражается чаще всего при острой ревматической лихорадке, эхокардиография - основной метод, позволяющий выявить структурные изменения клапанов (чаще поражается митральный клапан, реже аортальный и трикуспидальный) и признаки воспаления перикарда.
Компьютерная томография легких. Используется в особых случаях для выявления ревматического пневмонита и тромбоэмболии мелких ветвей легочной артерии.
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Лечение ревматизма
Лечение ревматизма основывается на раннем назначении комплексной терапии, направленной на уничтожение стрептококковой инфекции, подавление активности воспалительного процесса, а также на предупреждении развития или прогрессирования порока сердца.
Терапия может проводиться как амбулаторно, так и в стационаре.
И стационарное, и амбулаторное лечение предполагает обязательное применение антибиотиков, которые подбирают с учетом чувствительности к ним стрептококка. Чаще всего используют препараты пенициллинового ряда.
Лечение в стационаре
В острой стадии заболевания лечение проводится только в стационаре. Там же могут провести устранение хронических очагов инфекции, в частности, операцию по удалению миндалин, осуществляемую через 2–2,5 месяца от начала заболевания при отсутствии признаков активности процесса.
Основной задачей после стихания острого процесса является достижение полной ремиссии и восстановление функциональной способности сердечно-сосудистой системы. С этой целью больным назначается амбулаторное лечение и наблюдение.
Амбулаторное лечение
В условиях поликлиники лечатся, как правило, пациенты с хроническим течением заболевания или долечиваются больные после стационара.
Больному назначают лекарственную терапию, коррекцию питания и лечебную физкультуру, которые определяются индивидуально с учетом особенностей заболевания и прежде всего тяжести поражения сердца.
Антибиотики при ревматизме
Антибактериальная терапия - важнейшее звено в лечении ревматизма. Вместо неё категорически нельзя использовать народные средства. В подавляющем большинстве случаев они только усугубляют ситуацию.
При наличии хронического тонзиллита, при частых обострениях очаговой инфекции продолжительность лечения препаратами пенициллинового ряда увеличивают или дополнительно используют другой антибиотик – амоксициллин, макролиды (азитромицин, рокситромицин, кларитромицин), цефуроксим аксетил, другие цефалоспорины в возрастной дозировке.
Противовоспалительные средства
Антиревматическая терапия предусматривает один из нестероидных противовоспалительных препаратов (НПВП), который назначают изолированно или в комплексе с гормонами в зависимости от показаний.
НПВП применяют не менее 1-1,5 месяцев до устранения признаков активности процесса. Препаратом выбора является диклофенак.
Преднизолон назначают преимущественно при острой ревматической лихорадке с выраженным кардитом (воспалительные процессы в сердце) в начальной дозе назначают в течение 10–14 дней до получения эффекта, затем суточную дозу снижают каждые 5–7 дней под контролем клинико-лабораторных показателей, в последующем препарат постепенно отменяют.
Помимо антибактериальной и противовоспалительной терапии проводят симптоматическую терапию при следующих состояниях: поражение сердца, когда появляются симптомы застойной сердечной недостаточности:
- мочегонные,
- блокаторы кальциевых канало (амлодипин),
- бета-блокаторы(карведилол, метопролол, бисопролол),
- сердечные гликозиды (дигоксин).
В неактивной фазе заболевания больным паказано санаторно-курортное лечение.
В санатории продолжают начатую в стационаре терапию, лечат очаги хронической инфекции, осуществляют соответствующий лечебно-оздоровительный режим с дифференцированной двигательной активностью, лечебной физкультурой, закаливающими процедурами.
Профилактика рецидивов
Следующий этап комплексной терапии ревматизма предусматривает профилактику рецидивов и прогрессирования заболевания.
С этой целью используют препараты пенициллина продленного действия, преимущественно бициллин-1, первое введение которого осуществляют еще в период стационарного лечения, а в последующем – 1 раз в 3 недели круглогодично.При ревматизме без вовлечения сердца бициллинопрофилактику проводят в течение 5 лет после последней атаки.
Все больные, перенесшие острую ревматическую лихорадку, должны находится под диспансерным наблюдением ревматолога. Регулярно, 2 раза в год, проводят амбулаторное обследование, включающее лабораторные и инструментальные методы; назначают необходимые оздоровительные мероприятия, лечебную физкультуру.
В весенне-осенний период наряду с проведением бициллинопрофилактики показан месячный курс НПВП.
При формировании тяжелого ревматического порока сердца показано хирургическое лечение - протезирование пораженных клапанов.
Профилактика
Профилактика ревматизма подразделяется на первичную и вторичную.
Первичная профилактика направлена на предупреждение ревматизма (острой ревматической лихорадки) и включает:
- Повышение иммунитета (закаливание, чередование нагрузки и отдыха, полноценное питание, др.).
- Выявление и лечение антибактериальными препаратами острой и хронической стрептококковой инфекции.
- Профилактические мероприятия у предрасположенных к развитию ревматизма детей: из семей, в которых имеются случаи ревматизма или других ревматических заболеваний; часто болеющих носоглоточной инфекцией; имеющих хронический тонзиллит или перенесших острую стрептококковую инфекцию.
Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования заболевания у больных с ревматизмом в условиях диспансерного наблюдения.
Прогноз при ревматизме
В настоящее время непосредственно угрозы жизни острая ревматическая лихорадка не несет. На прогноз больше всего влияет степень поражения сердца. А при своевременно начатом лечении первичное поражение его заканчивается выздоровлением.
Формирование клапанных пороков сердца, чаще с развитием митральной недостаточности, определяется у детей в 20-25%, у подростков в 30%, у взрослых в 35-49% случаев при первой атаке, преимущественно при тяжелом, затяжном или латентном течении заболевания (острая форма переходит в хроническую ревматическую лихорадку).
- 1, 2. Steven J Parrillo, DO. Rheumatic Fever in Emergency Medicine. - Medscape, Feb 2018.
- 3. Белов Б.С. Острая ревматическая лихорадка: современное состояние проблемы. - Русский медицинский журнал, №6 от 26.03.2004.
- 4. Pirinccioglu AG. Measurements of Oxidative Stress Parameters in Children with Acute Rheumatic Fever. - Pediatrics Int., Jul 2019.
- Шостак Н.А. Острая ревматическая лихорадка: взгляд на проблему в XXI веке. - Клиницист, №1 от 2010.