Лимфаденит
Лимфаденитом называется увеличение лимфатических узлов вследствие их воспаления различной природы – специфической или неспецифической.
При этом происходит увеличение одного или нескольких лимфоузлов как в одном регионе тела, так и сразу в нескольких зонах. Явления лимфаденита сопровождаются общими воспалительными симптомами – головными болями, лихорадкой, недомоганием.
Причины
Лимфадениты можно условно разделить на:
- специфические, вызванные особыми видами возбудителей – к ним относят лимфаденит при туберкулезе, гонорее, сифилисе, сибирской язве или чуме, туляремии или актиномикозе.
- неспецифические, вызванные привычной микробной флорой. Обычно такие лимфадениты вызываются стрептококком, стафилококком, грамотрицательной гноеродной флорой, которая попадает в лимфоузлы из гнойных ран, фурункулов, инфицированных повреждений кожи, из гнойников внутренних органов.
Часто лимфаденит возникает в результате воспаления в области ротоглотки при ангинах, аденоидите, гриппе, скарлатине. Увеличиваться лимфоузлы могут при детских инфекциях – краснухе, паротите или дифтерии.
Занос инфекции в лимфоузлы может происходить:
- контактным путем, при непосредственном поражении лимфоузла,
- лимфогенным путем, от инфицированных органов,
- гематогенным путем (с током крови) с близлежащих и отдаленных органов.
При небольших ранах и локальных процессах обычно наблюдается регионарный лимфаденит, реакция воспаления в лимфоузлах, собирающих лимфу этой зоны. При обширных и общих инфекциях лимфаденит может быть тотальным.
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Механизм возникновения лимфаденита
Лимфоузлы – это своего рода биологический фильтр для инфекции, которая может проникать в места повреждения кожи или во внутренние органы.
Лимфоузлы фильтруют внутри себя частицы распавшихся тканей, микробы и их токсины, в результате чего возникает воспалительная реакция и увеличение размеров лимфоузла. При этом зачастую первичные очаги к моменту увеличения и нагноения лимфоузлов уже могут полностью зажить.
С одной стороны – увеличение лимфоузлов и их воспаление – это попытка организма отгородиться от распространения инфекции по всему телу, но с другой стороны – концентрация в лимфоузлах инфекции с неспособностью организма ее быстро побороть – это формирование лишнего очага микробов, формирования гнойников и возможность распространения из них инфекции вглубь тела.
Зачастую при развитии особых инфекций внутри лимфоузлов инфекция и воспаление могут находиться длительно, порой до месяцев и лет.
Чаще всего поражаются лимфоузлы в области головы, шеи, подмышек, реже в паху, под коленями или в области локтей. Иногда возникает лимфаденит глубоких внутрибрюшных узлов, что называется мезаденитом.
Виды
По распространенности может быть одиночный лимфаденит, регионарный лимфаденит и тотальный лимфаденит.
По длительности течения лимфаденит бывает острый и хронический.
В течении острого лимфаденита выделяется три последовательных стадии:
- катаральная (с краснотой, расширением сосудов в области узла),
- гиперпластическая (с увеличением размеров узла, пропитыванием его плазмой)
- гнойная (образование внутри узла гнойной полости).
Отдельными вариантами выделяют фибринозный лимфаденит, некротический и геморрагический виды.
Симптомы лимфаденита
Острая форма
Острый лимфаденит проявляет себя увеличением и болезненностью лимфоузлов в определенном регионе или по всему телу. Обычно лимфоузлы в начальных стадиях воспаления можно легко прощупать, могут обнаруживаться воспалительные явления вокруг лимфоузла в области сосудов, лимфоузлы достаточно подвижны.
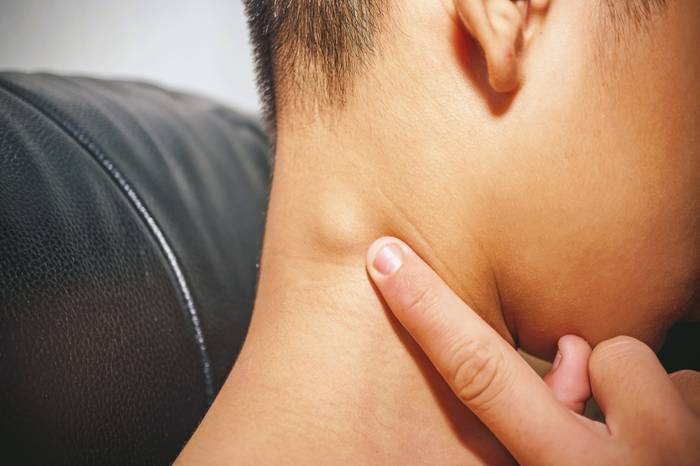
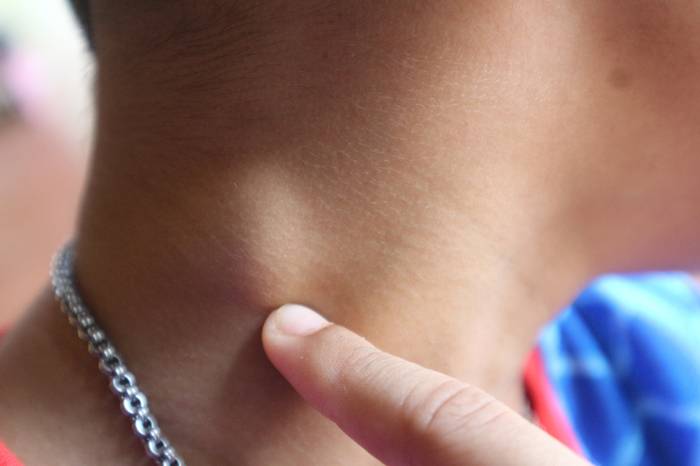
При нагноении лимфоузлы резко уплотняются, становятся сильно болезненными при прикосновении, возникают явления общего плана – лихорадка, головные боли, симптомы токсикоза.
Вокруг лимфоузла возникает краснота и отек, контуры узла размыты, лимфоузел спаян с окружающими тканями, движения в этой зоне приносят боль. По мере скопления гноя и расплавления тканей отмечается движение гноя внутри узла. Если не происходит оперативного лечения, абсцесс в области узла может прорываться наружу или в глубину тканей.
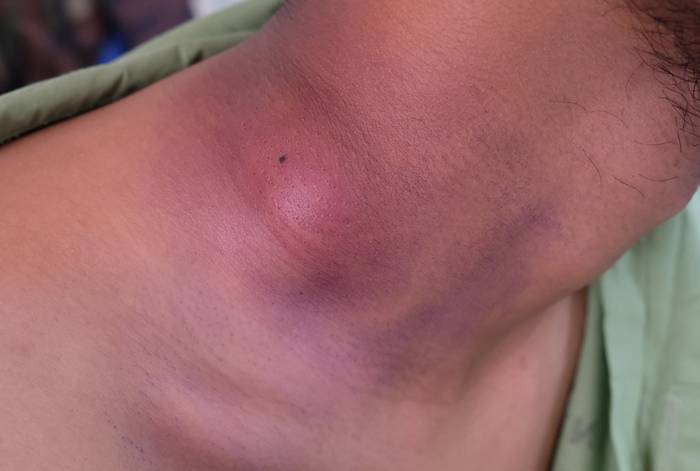
Осложнениями могут быть флегмоны тканей, свищи, тромбофлебиты вен, развитие сепсиса.
Хроническая форма
Хронический лимфаденит протекает вяло – лимфоузлы увеличенные, почти безболезненные, плотные, но подвижные под пальцами. Могут возникать застои лимфы из-за нарушения функций узлов и их склерозирования с формированием отека конечностей или близлежащих тканей.
Диагностика
При поверхностном лимфадените диагностика не трудна, но необходимо выявить причину и степень клинических проявлений. Сложнее определить причины при развитии абсцессов и флегмон.
Дифференциальную диагностику лимфаденита проводят с флегмонами, гнойными атеромами или остеомиелитами.
Сложнее определить причины хронического лимфаденита – обычно применяют пункционную биопсию узла с изучением тканей.
Лимфаденит в хронической форме необходимо отличать от злокачественных болезней крови, саркоидоза, местастазирования опухолей в область лимфоузлов.
В сложных случаях проводят ультразвуковое, рентгено-контрастное, компьютерное исследование узлов.
Лечение лимфаденита
Начальные стадии лимфаденита лечат консервативными методами, создавая покой для области лимфоузла, проводят физиолечение, назначают антибиотики широкого спектра действия или специфическую терапию с учетом возбудителя, применяют витамины.
Если образовался гнойный абсцесс, проводится его хирургическое вскрытие, удаление гнойных и некротических участков, назначают антибиотики проведение детоксикации.
При хронических процессах проводят методы активации воспаления, подавление инфекции применением антибиотиков и активное физиолечение. При специфических процессах лечение проводят по основному заболеванию.