Постгерпетическая невралгия
Синонимы: ПГН, постзостерная невралгия.
Код по МКБ-10: G53.0
Постгерпетическая невралгия – это осложнение герпеса, проявляющееся выраженными болями, возникающими на месте высыпаний. Может беспокоить больного от нескольких недель до многих месяцев. Препараты терапии – антиконвульсанты, антидепрессанты, местные формы анестетиков, противовирусные, гормоны. У женщин и пожилых больных чаще наблюдается тяжелое течение с выраженным болевым синдромом.
По мнению большинства специалистов, постгерпетической невралгией следует называть боли, возникающие после того, как подсохнут герпетические высыпания – везикулы. Они представляют собой мелкие пузырьки с прозрачным или слегка мутноватым содержимым, их появление нередко сопровождается зудом и расчесами.
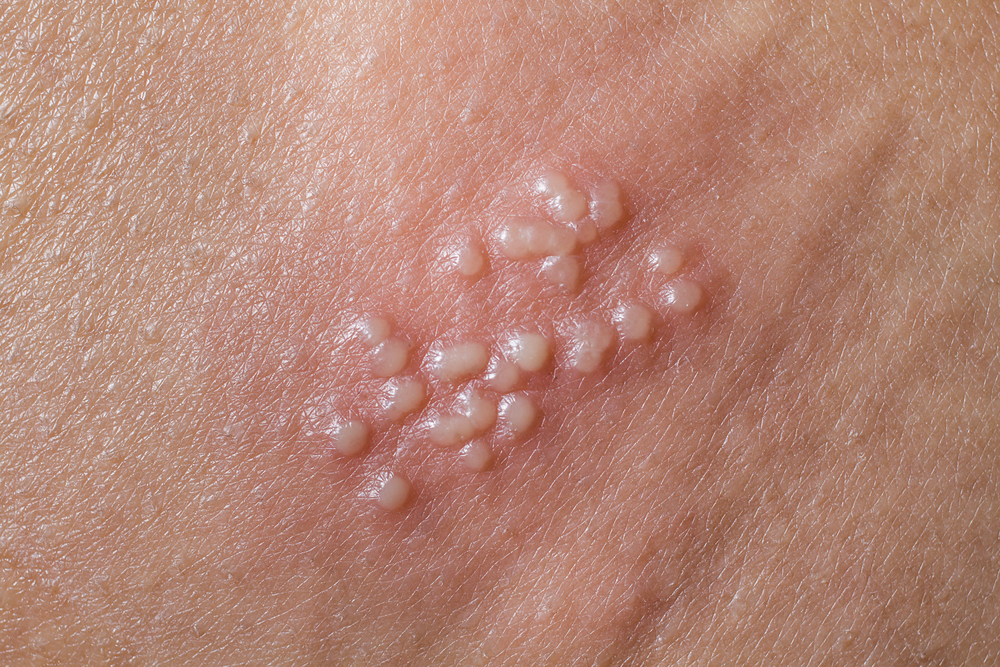
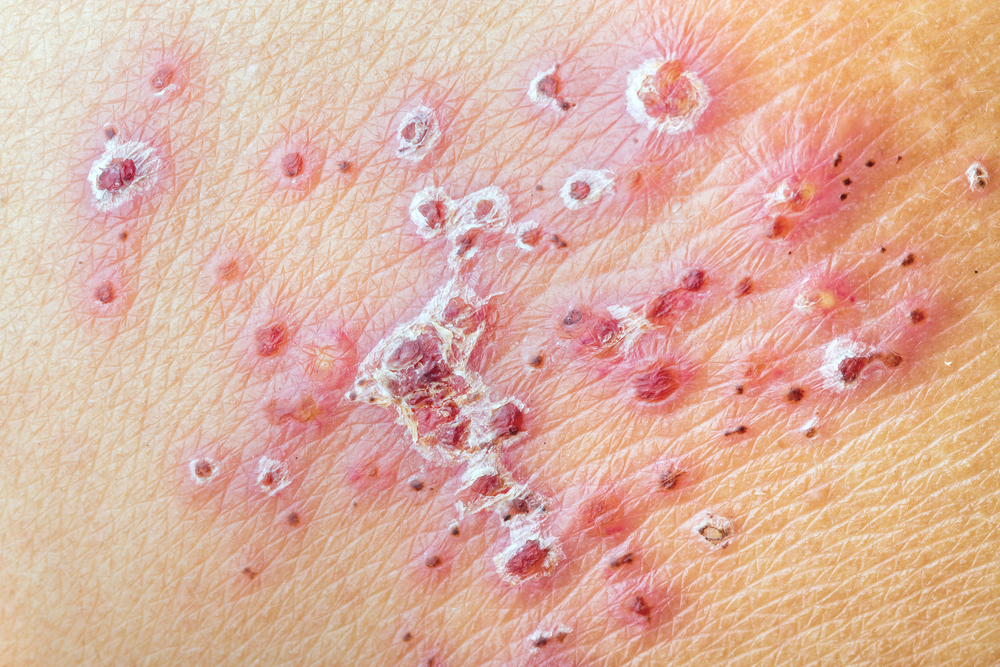
Другая часть врачей термином ПГН называет боли, возникающие в любом периоде проявлений герпеса, в том числе – во время или даже до появления пузырьков.
Но все же, постгерпетической невралгией («пост» означает после) логичнее называть патологию, проявившуюся уже после обострения герпеса, а не до этого.
Патология характеризуется выраженным и длительным болевым синдромом, что ухудшает качество жизни больных. Диагностируется довольно быстро, поскольку имеет характерную связь с проявлениями герпеса. Нередко требует назначения антиконвульсантов и антидепрессантов для купирования болей.
Статистика
Количество случаев составляет до 3 заболеваний на 1000 человек в год. По статистике, патологии больше подвержены пожилые люди – у людей 80 лет и старше частота выявления составляет уже 10 случае на 1000.
Если рассматривать процентное распространение патологии внутри возрастных групп, то можно отметить, что на долю лиц 60–75 лет приходится половина всех случаев, 76 лет и старше – уже три четверти.
Возраст 60+ находится в группе риска развития постоянных болей на протяжении длительного времени – около 10% больных отмечают, что неприятные ощущения сохранялись до полугода.
У 6% людей, перенесших постгерпетическую невралгию наблюдаются рецидивы, причем от первого до последующего случая может пройти 10 лет и более.
Причины и факторы риска
Этиологическим фактором, приводящим к развитию постгерпетической невралгии, является вирус герпеса– varicellazoster. Механизм появления болей до конца неизвестен. Одна из теорий – возникновение иммуно-опосредованной реакции, в результате которой организм агрессивно реагирует на клетки собственного организма, воспринимая их как чужеродные агенты.
В результате происходит раздражение, отек нервных волокон, изменяется работа болевых рецепторов. Все это дает характерные приступы нейропатических болей – их легко можно описать емким, звучным словом, например, «жгучие», «колющие». Это свойственно именно поражениям нервов.
Точно установленным фактором риска развития постгерпетической невралгии является пожилой возраст. У таких пациентов болевой синдром наблюдается еще до появления высыпаний, носит настолько выраженный характер, что врачу приходится исключать инфаркт, почечную колику, приступ желчекаменной болезни.
Также увеличивают риск появления постгерпетической невралгии иммунодефицит, сахарный диабет, онкологические заболевания, большая площадь герпетических высыпаний, женский пол.
Виды
Во врачебной практике актуально подразделение заболевания в зависимости от типа боли и области высыпаний.
По продолжительности болевого синдрома выделяют следующие виды невралгий:
- Острая. Проявления наблюдаются не более месяца с момента появления везикул.
- Подострая. Такое название уместно при сохранении болей от одного до четырех месяцев.
- Хроническая. Болевой синдром может быть годами, то затихая, то проявляясь вновь.
Локализация сыпи может быть в области грудной клетки (от пятой части до половины всех случаев), головы (около 12–20%), шеи (до 11%), гораздо реже – поясницы, конечностей.
Симптомы
Основное проявление постгерпетической невралгии – болевой синдром. Он характеризуется как жгучий, выраженный, резкий, стреляющий, колющий, может сопровождаться неприятным зудом. Симптоматика развивается быстро – боли при постгерпетической невралгии появляются сразу, их интенсивность нарастает за 2-5 дней.
Первые признаки заболевания – болезненность в области высыпаний, усиливающаяся от прикосновений (в том числе одеждой), при любом воздействии. Виды болевого синдрома:
- Постоянный. Ощущение тупой боли, идущей из глубины, нередко с колющими, жгучими оттенками.
- Периодический. Стреляет, колет, жжет. Приступы возникают резко, сравнимы с ударом током.
- Аллодинический. Основан на изменении восприятия, когда любые воздействия воспринимаются нервными волокнами как причиняющие боль.
Проявления заболевания отличаются по силе болевого синдрома. Симптомы отдельных видов ПГН:
- Постгерпетическая межреберная невралгия – распространенный вариант заболевания, встречающийся после затихания проявлений опоясывающего лишая. Болевой синдром отмечается по ходу ребер, т.е. там, где идут межреберные нервы.
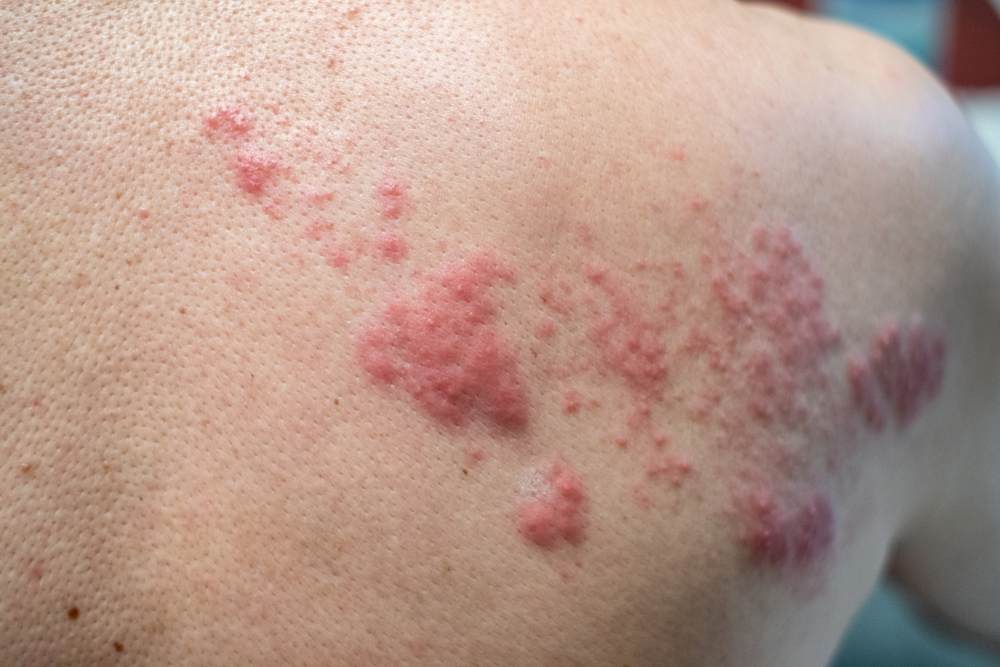
- Постгерпетическая невралгия тройничного нерва или тригеминальная – встречается довольно редко. Характеризуется возникновением выраженных болей на лице – в области глаз, носа, щеки, губы.
- Постгерпетическая невралгия седалищного нерва – неприятные ощущения распространяются по ходу одноименного нерва, т.е. от задней части бедра до пятки.
- Постгерпетическая невралгия в полости рта проявляется очень редко, связана с высыпаниями после ветрянки.
С чем можно спутать
В ситуациях, когда боли возникают до появления везикул, либо болезнь протекает без сыпи, постгерпетическую невралгию можно принять за проявления других заболеваний.
Дифференциальная диагностика:
- Приступ почечной колики – в случае постгерпетической невралгии отсутствуют изменения в общем анализе крови и при проведении УЗИ почек.
- Желчекаменная болезнь – не удается увидеть камни или песок в желчном пузыре, печени, его протоках на УЗИ.
- Инфаркт миокарда – нет признаков ишемии на ЭКГ. Сложности с данным пунктом могут возникнуть у возрастных больных, уже имеющих хроническую ишемию миокарда, либо же при развитии гипоксии (недостатка кислорода) в сердечной мышце на фоне сильных болей. В таких случаях обязательно требуется проведение ЭКГ в динамике – через 20-40 минут от первого обследования с последующим сравнением.
- Межреберная невралгия - здесь сложно найти разницу, особенно в начале развития болезни, но при межреберной невралгии есть четкое усиление болей на вдохе, при кашле, чихании, резких движениях туловища. При ПГН боль обычно не отличается выраженным усилением при подобных действиях.
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Обследование
При подозрении на постгерпетическую невралгию целесообразно обратиться к неврологу.
Диагноз не вызывает затруднений в случаях, когда болевой синдром возникает после появления либо угасания везикул. Сложность представляют пациенты, у которых боли развились до кожных проявлений герпеса. При осмотре врач-невролог (в случае его отсутствия – терапевт) отмечает у больного следующие отклонения:
- гипералгезия – чрезмерная болезненность при небольшом воздействии – надавливании, собирании кожи в складку;
- аллодиния – появление боли от контакта с раздражителями, в норме ее не вызывающих (касание одежды, похлопывание ладонью);
- гипестезия – снижение всех видов чувствительности по ходу нервного волокна.
Лабораторные и инструментальные исследования назначаются довольно редко. С целью подтверждения ПГП проводят 2 основных исследования:
- Тест Тцанка – соскоб с везикулы, помещение содержимого на предметное стекло с последующим окрашиванием. При этом выявляются многоядерные гигантские клетки.
- Исследование крови на антитела к возбудителю – HerpesZoster.
Меньшую информативность несут общий анализ крови, указывающий на вирусную природу заболевания и биохимическое исследование, определяющее повышение острофазовых белков воспаления.
Герпесвирусная инфекция не всегда проявляется высыпаниями. В таких случаях, с целью исключения других неврологических патологий, больной может направляться на ЭНМГ – исследование, позволяющее выявить нарушение проводимости по нервным волокнам, изменение отклика при воздействии раздражителя.
Лечение
Постгерпетическую невралгию лечит невролог, при его отсутствии – терапевт. На 9 конгрессе EFNS (Европейской федерации неврологических обществ) были приняты рекомендации по лечению постгерпетической, невропатической периферической и диабетической болей, затем были разработаны российские протоколы лечения герпеса и ПГН.
Основные препараты:
- Антиконвульсанты – препараты первой линии, поскольку имеют способность уменьшать нейропатические боли. Оптимальный вариант – габапентин. Также используются ламотриждин, вальпроат. Часто назначаемый ранее карбамазепин не подтвердил свою эффективность в клинических испытаниях, к тому же отличается набором побочных эффектов.
- Местное воздействие. С анальгетической и отвлекающей целями используются мази, гели, в том числе – с анестезином, лидокаином, капсаицином.
- Антидепрессанты. Это флуоксетин, пароксетин, амитриптилин. Назначаются строго лечащим врачом, отпускаются по рецепту.
- Блокаторы NMDA-рецепторов. Для снятия острой боли препарат выбора – амантадина сульфат.
- Глюкокортикостероиды (например, преднизолон) – назначаются с целью торможения воспалительного процесса, уменьшения отека вокруг нерва.
- Агонисты ГАМК-эргических рецепторов. Используется баклофен. Он блокирует передачу болевых импульсов на уровне спинного мозга, за счет чего снимает либо уменьшает неприятные ощущения.
- Противовирусные – действуют на вирус герпеса, циркулирующий в крови, но не достигают патогенов, спящих в нервных ганглиях спинного мозга. Назначаются в острый период или при обострении. Применяются валцикловир (относительное новое средство в лечении постгерпетической невралгии), пенцикловир, ацикловир, фамцикловир, ганцикловир.
- Как альтернативная терапия при сильных болях назначаются опиаты, трамадол, реже – противовоспалительные средства.
Постгерпетическую невралгиюможно вылечить, особенно при раннем обращении. Но в отдельных ситуациях даже на фоне терапии патология переходит в хроническую форму.
Длительность лечения:
- антиконвульсанты, антидепрессанты – сроки определяются длительностью болевого синдрома;
- иммуностимуляторы – в зависимости от схемы, которая индивидуальна для каждого средства, сроки колеблются от 5 дней до 2 месяцев;
- противовирусными препаратами – до 3 недель, также зависит от конкретного лекарства.
С течением времени постгерпетическая невралгия может пройти сама, но терпеть болевой синдром в большинстве случаев сложно, поэтому больные обращаются за медицинской помощью.
Примерные сроки лечения определяются продолжительностью болевого синдрома, составляют от месяца и более. Восстановление и реабилитация занимает до полугода, у пожилыхбольных эти периоды нередко затягиваются, что связано со снижением общих возможностей организма.
Физиопроцедуры при постгерпетической невралгии вместе с основной терапией помогают снять боль. Назначается воздействие магнитным полем интенсивностью 1,6 Тл и частотой 1 Гц, зарубцевавшиеся элементы облучают лазером.
Не вошли в рекомендации по лечению, но могут назначаться дополнительно иглоукалывание, вибрационный массаж, блокады с глюкокортикостероидами, введение ботулотоксина.
Прогноз
При своевременном обращении прогноз благоприятный – подавляющее большинство случаев заканчивается выздоровлением. При прогнозировании исхода важно учитывать факторы риска, чем их больше, тем выше вероятность перехода в хроническую форму.
Переход в хроническую форму можно рассматривать как осложнение, поскольку интенсивные боли значительно влияют на образ и качество жизни больного.
К другим возможным осложнениям относятся изменение чувствительности кожи в месте высыпаний, присоединение вторичной инфекции, микоз,
Профилактика
Специфической профилактики развития именно постгерпетической невралгии нет, но существуют меры, помогающие не допустить возникновение проявлений герпеса либо переболеть в легкой форме без осложнений. К ним относятся вакцинация от ветряной оспы и от HerpesZoster.
Первая вводится по национальному календарю прививок:
- с года до 13 лет – однократно 0,5 мл;
- старше 13 лет – двукратно по 1 мл с интервалом в 6-10 недель.
Взрослым людям из группы риска, если они не переболели ранее (в сомнительных случаях сдается кровь на антитела к вирусу простого герпеса):
- страдающим сахарным диабетом;
- хроническими болезнями дыхательной, пищеварительной, сердечно-сосудистой систем;
- с острым лейкозом;
- с диагностированными злокачественными новообразованиями;
- пациенты, проходящие лучевую терапию;
- готовящиеся к трансплантации органов;
- при планировании беременности.
Вторая вакцинация проводится лицам старше 50 лет, в отдельных случаях – старше 40 лет. Выполняются 2 инъекции с интервалом в 8 дней.
Постгерпетическая невралгия – это осложнение герпетической инфекции, сопровождающееся сильными болями на месте уже подсохших высыпаний. Лечение направлено на снятие неприятных ощущений и подавление активности вируса герпеса.
- Давыдов О.С. Невропатическая боль: клинические рекомендации по диагностике и лечению Российского общества по изучению боли, - 2018.
- Charles Gruver; Kevin B. Guthmiller. Postherpetic Neuralgia, - StatPearls Publishing LLC, 2021.