Межреберная невралгия
Синонимы: МРН, МРБН, торакалгия (с латыни «боль в груди»), невралгия межреберного нерва, грудная невралгия, невралгия лопатки, невралгия легких.
Код по МКБ-10: М79.2
Межреберная невралгия – выраженная нейропатическая боль по ходу межреберных нервов. Может быть односторонней, реже – двусторонней. Лечится с применением антиконвульсантов, антидепрессантов, противовоспалительных средств. Не представляет опасности, но ухудшает качество жизни.
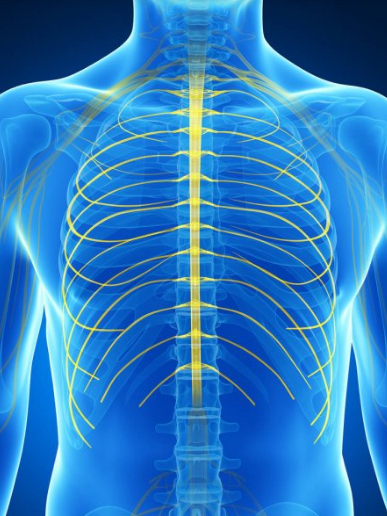
Межреберная невралгия – острое, реже хроническое заболевание, характеризующееся раздражением и/или повреждением волокон межреберных нервов, что приводит к характерной клинике – резким болям, усиливающимся при любом движении грудной клетки.
Диагностика направлена на исключение иных, более серьезных для жизни заболеваний. Невралгии лечит невролог, для борьбы с нейропатической болью могут назначаться учетные рецептурные препараты.
Распространенность – от 5 до 12 заболеваний на 100 тысяч человек. Чаще встречается у мужчин и женщин 35-64 лет – их число доходит до 9% от общей популяции.
Причины и факторы риска
Заболевание развивается на фоне раздражения нерва, проходящего в межреберном промежутке. Причинами являются различные факторы, чаще всего это воздействие вирусных агентов, нарушения обменных процессов и травмы.
Непосредственные причины, способные привести к развитию межреберной невралгии:
- Защемление нерва, остеохондроз – на фоне смещения дисков, разрушения грыжи структуры позвоночника касаются нервных корешков, что приводит к их раздражению.
- Опоясывающий лишай (герпес) – вирус повреждает клетки нервов, провоцируя длительные выматывающие боли. После такого воздействия ткань должна восстановиться, что занимает до 3-6 месяцев. Для заболевания характерно появление высыпаний в виде пузырьков с чуть мутноватым содержимым. Высыпания носят опоясывающий характер, точно соответствуя проекции хода межреберных нервов.
- Алкоголь – токсическое действие этанола разрушает оболочку нервных волокон, из-за чего возникает их раздражение. Данный патогенез можно сравнить с замыканием оголенных электрических проводов.
- Коронавирус – после COVID-19 отмечаются нейропатии и невралгии, связанные с повреждением нерва.
- Ушибы, травмы спины – отек приводит к сдавлению нерва, также возможна травматизация самого нервного волокна.
- Переохлаждение – воздействие низких температур провоцирует воспаление нерва.
- Болезнь Бехтерева – снижение подвижности позвонков, их сращение.
- Опухоли спинного мозга, метастазы – новообразования сдавливают нервные корешки по мере роста.
Если межреберная невралгия долго не проходит даже на фоне лечения, это может говорить либо о вирусной природе заболевания (герпес), либо о том, что провоцирующий фактор сохраняется в организме. Требуется дообследование, прежде всего, для исключения онкопроцесса.
Факторы риска, которые могут опосредованно приводить к появлению межреберной невралгии:
- Стресс. На фоне нервных потрясений активно запускаются реакции перекисного окисления липидов, токсически воздействуя на организм.
- Пневмония. Сама по себе не приводит к межреберной невралгии, но на фоне общей слабости может активироваться вирус герпеса и проявиться опоясывающим лишаем.
- Сахарный диабет, тиреотоксикоз и прочие нарушения эндокринной системы негативно сказываются на работе нервов.
- Дефицит витаминов группы В, необходимых для быстрой передачи нервных импульсов и формирования миелиновых оболочек.
- Язва желудка. На фоне заболевания уменьшается фактор Касла – вещества, необходимого для усвоения витамина В12 в организме.
- ВИЧ. Ослабленный иммунитет не может бороться с вирусом герпеса, развивается опоясывающий лишай и, как следствие, межреберная невралгия.
Среди причин межреберной невралгии у мужчин чаще, чем у женщин встречаются травмы, ушибы и дорсопатии (заболевания позвоночника, проявляющиеся болями в спине и шее), что связано с более тяжелым физическим трудом.
У подростков и детей заболевание встречается редко, обычно возникает на фоне врожденных пороков развития костно-мышечной системы грудной клетки.
Часто возникающая невралгия указывает на ослабленный иммунитет.
Виды
Основные формы межреберной невралгии:
- Острая. Первичный приступ боли, либо возникший повторно после полного излечения.
- Хроническая. Развивается без лечения либо при недостаточно эффективной терапии, характеризуется периодически возобновляемыми болевыми ощущениями.
Данное разделение применимо врачами на практике, поскольку форма влияет на схему лечения и его продолжительность.
Можно выделять отдельные формы заболевания по вызвавшей их причине, например, посттравматическая, постинфекционная, но это мало актуально.
Симптомы
При межреберной невралгии симптоматика развивается быстро – боли возникают практически сразу после воздействия негативного фактора либо постепенно нарастают на протяжении 2-3 дней. Первый вариант характерен для травм, второй – для постгерпетической невралгии, онкопроцессов.
Первые и основные признаки заболевания – приступообразные либо постоянные боли в грудной клетке, усиливающиеся при движении, кашле, чихании, глубоком вдохе. Могут быть настолько выражены, что по ощущениям больной принимает их за инфаркт, приступ желчнокаменной болезни, острый панкреатит.
Боли при межреберной невралгии
Боли могут быть слева, спереди грудной клетки, несколько реже справа или сзади, опоясывающего характера, но часто источник проблемы не совпадает с локализацией ощущений, поскольку по нервам болевые импульсы могут распространяться далеко в стороны от него.
Характер боли нейропатический - пациенты ярко описывают свои неприятные ощущения, они выраженные, резкие, острые, жгучие. Чаще односторонние, реже – опоясывающие, двусторонние.
Типичная локализация болей – в области V–VI ребер слева (уровень сердца) либо в нижних отделах, ближе к диафрагме.
Нередко по ходу нервов (именно в межреберных промежутках, но пациенты редко указывают именно на них, говоря, что болит в груди) появляются жжение, покалывание, что также связано с раздражением нервов.
Характерный для невралгии симптом – наличие триггерной точки. Определяется так – при надавливании в области прохождения воспаленного нерва боли усиливаются, появляются прострелы. Такие точки могут находиться на спине, вдоль позвоночника либо между ребрами.
У части пациентов боли сопровождаются тошнотой, рвотой на высоте боли, головокружением. Данные проявления связаны с болевым порогом, восприимчивостью, эмоциональным состоянием больного.
Болевые ощущения в боку, левом или правом подреберье могут быть при отдельных заболеваниях, вызвавших невралгию, например, при распространенном остеохондрозе, но мало характерны именно для межреберной невралгии. По тем же причинам нередко отмечается, что неприятные ощущения отдают в желудок, живот или руку.
Ощущения иррадиации (термин, обозначающий, что боль отдает в какую-то точку, как бы отражаясь от источника) в молочную железу и сердце довольно характерны для межреберной невралгии, хотя анатомически межреберные нервы не идут к сердцу или вглубь молочной железы. Неприятные ощущения могут также откликаться в животе и пояснице.
Пациенты могут отмечать, что во время приступа межреберной невралгии немеют руки – данный симптом также связан с первичной патологией. Такое бывает при обострении остеохондроза, алкогольной полинейропатии.
На то, сколько длится боль при межреберной невралгии, влияет причина, ее вызвавшая. Так, при переохлаждении проявления затихают через полторы-две недели, после герпеса сохраняются месяц-два, у пожилых ослабленных больных – три-четыре месяца.
Приступ межреберной невралгии длится от нескольких минут до двух суток. Часть пациентов находят положение, в котором боли затихают, у других неприятные ощущения сохраняются как при физической активности, так и в состоянии покоя.
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Другие симптомы
Во время приступа больные часто рефлекторно щадят грудную клетку – дышат поверхностно, делая маленький вдох. Может создаться ощущение, что им тяжело дышать, но на самом деле это не тяжело, а больно – сама по себе невралгия не влияет на проведение воздуха в дыхательные пути. Если именно тяжело сделать вход или выдох, присоединился кашель, то необходимо вызвать скорую помощь для исключения острых состояний.
Повышенная температура не характерна для межреберной невралгии, если только она не вызвана вирусом герпеса или распадающейся опухолью.
После травмы у пациентов может наблюдаться припухлость в области межреберных промежутков, надавливание на которую приводит к усилению неприятных простреливающих ощущений.
Повышенное давление проявляется из-за выброса гормонов стресса на фоне болей.
Хроническая межреберная невралгия
Острая форма невралгии переходит в хроническую при отсутствии лечения.
Признаки хронической формы:
- эпизодически повторяющиеся приступы характерной острой боли, прострелы по ходу межреберных нервов;
- связь с провоцирующими факторами;
- боль в грудной клетке при сдавливании ребер с боков.
Обследование
Межреберная невралгия – диагноз-исключение, который не подтверждается лабораторно или инструментально, поскольку заболевание не вызывает изменений в анализах, но его можно предположить с достоверностью в 99% после осмотра и пальпации пациента.
Наличие триггерных точек, боль при сжатии ребер, усиление симптомов при любом движении грудной клетки – это характерные проявления заболевания.
Пациенты направляются на обследования для поиска причины межреберной невралгии и исключения других заболеваний, сопровождающихся болями в груди. Чаще всего назначаются:
- При подозрении на проблемы в позвоночнике, а также для исключения легочных патологий – КТ, МРТ, рентген органов грудной клетки.
- УЗИ или МРТ органов брюшной полости актуальны, если подозреваются заболевания пищеварительной, реже мочевыделительной системы.
- ЭКГ – необходима для исключения инфаркта миокарда, приступа стенокардии.
При герпетических высыпаниях может назначаться общий анализ крови. Если заболевание переходит в хроническую форму или проявляется часто, то иммунограмма.
С чем можно спутать
Выраженный болевой синдром при типичной для межреберной невралгии локализации в области грудной клетки заставляет проводить дифференциальную диагностику с целью исключения других заболеваний.
Сравнительная таблица:
| Дифференцируемое заболевание | Признаки дифференцируемого заболевания | Признаки межреберной невралгии |
| Инфаркт миокарда | Присутствуют изменения на ЭКГ, отражающие острую нехватку кислорода сердечной мышцы. Часто состояние больного тяжелое, с одышкой. | ЭКГ без острых патологических изменений, прием нитроглицерина не уменьшает боль, состояние не тяжелое; одышки, бледности, страха смерти нет. |
| Стенокардия - боли в сердце, связанные с ишемией миокарда | На ЭКГ – признаки ишемии миокарда. Болевой синдром купируется нитроглицерином в виде спрея, таблеток или внутривенного введения. Продолжительность приступа в большинстве случаев не превышает 15 минут. |
На ЭКГ не отображаются ишемические изменения, боль не реагирует на прием нитроглицерина, усиливается при кашле, движении, одышки нет. У впечатлительных лиц могут помочь «Валидол» и «Корвалол». Боли могут длиться часами. |
| Грыжа пищеводного отверстия диафрагмы |
Боль связана с перееданием, употреблением газированных напитков, продуктов с повышенным содержанием клетчатки или приводящих к газообразованию. Также приступы могут проявляться при ношении одежды с тугими поясами, ремнями. Такие грыжи выявляются при рентгеноскопии пищевода желудка в позе Тренделенбурга с обязательным контрастированием барием. Заподозрить или косвенно подтвердить патологию можно при ФДГС. |
Боли возникают независимо от приема пищи, при проведении ЭФГДС и рентген-контрастного исследования пищевода и желудка патологии не выявляются. |
| Дорсопатии (остеохондроз, грыжи дисков) | Боль чаще ноющая, постоянная, длительная, утихает в покое. Рентген, КТ или МРТ помогают выявить структурные изменения. Хороший отклик на НПВС. |
Боли выраженные, резкие. Слабее помогают НПВС. Говорить о применении рентгена, КТ или МРТ не совсем верно, поскольку изменения в позвоночнике наблюдаются у всех с 30 лет и раньше, поэтому можно обнаружить бессимптомную грыжу и при межреберной невралгии. Но сама по себе невралгия не вызывает структурных изменений в позвонках или дисках. |
| Миозит |
Появляется после физической нагрузки, переохлаждения, нахождения на сквозняке. Хорошо помогают НПВС. |
Нет связи с физической работой, НПВС менее эффективны. |
| Панкреатит |
Часто – опоясывающие боли, выраженные, интенсивные. В отдельных случаях для ослабления болей помогает поза на коленях, упершись лбом в стену (поза молящегося мусульманина). На УЗИ поджелудочная железа отечна, заметна неравномерность ее структуры. Амилаза, щелочная фосфатаза, АСТ, АЛТ повышены. Беспокоят тошнота, рвота. |
Поджелудочная железа на УЗИ не отечна, не воспалена. В биохимии крови амилаза, щелочная фосфатаза, АСТ, АЛТ в норме. Нет тошноты, рвоты, связи с конкретной пищей или стрессом. |
| Каменный или бескаменный холецистит, болезни печени |
На УЗИ выявляются камни и/или воспаление, наличие взвеси в желчном пузыре. Билирубин, АСТ, АЛТ часто повышены. Отмечаются тошнота, рвота, пожелтение кожи и слизистых, обесцвечивание стула, потемнение мочи. |
Нет изменений на УЗИ, тошноты, рвоты, изменения цвета стула и мочи. |
| Пневмония | Беспокоят влажный, реже сухой кашель, мокрота, гипертермия, слабость, одышка. Боли связаны не с поражением нервов, а с напряжением мышц при кашле. На снимках выявляется пневмония. | Нет кашля, температуры, слабости, потливости. На рентгене или КТ без свежих изменений. |
| Плеврит | Сухой, реже влажный кашель, мокрота, одышка, боли при дыхании, движении. На снимках явно выражен плеврит. | Нет кашля, температуры, слабости, потливости. На рентгене или КТ без свежих изменений. |
Лечение
Невралгиями занимается невролог; если данный специалист отсутствует в медицинском учреждении, то терапевт. Врач назначает лечение с учетом сопутствующих заболеваний и рисков возникновения нежелательных реакций у больного.
Межреберная невралгия может пройти без лечения, но заболевание приносит дискомфорт, портит качество жизни, поэтому пациенты обычно обращаются к врачу.
Первая помощь при приступе: лечь на ровную поверхность, чтобы спина не прогибалась, спокойно дышать, расслабиться. Принять обезболивающий препарат при условии отсутствия аллергии на данный медикамент.
Острая боль снимается введением гормона, приемом антиконвульсанта, НПВС или анальгетика. Тепло (грелка, ванна и т. д.) в острый период не применяется.
Если приступ межреберной невралгии долго не проходит (в течение нескольких часов после приема обезболивающего), то нужно вызвать скорую помощь для исключения других причин.
Заболевание протекает в острой форме либо переходит в хроническую, что обычно бывает при отсутствии лечения.
Сколько длится лечение, зависит от причины, вызвавшей заболевание, длительности его течения, выраженности болевого синдрома. В среднем, основной курс терапии составляет от 10 до 14 дней. Но нередко болевой синдром уменьшается, но сохраняется до 1-3 месяцев, поэтому продлевается прием отдельных препаратов.
Основные группы препаратов и их международные названия
Антиконвульсанты. Основная группа средств, эффективно устраняющих болевой синдром. Действие направлено на блокирование нервного импульса в нервных волокнах. Назначаются больным с сильными болями, выписываются по рецепту.
Препараты, выпускаются в виде таблеток:
- габапентин (первая линия) - схема приема и дозировка подбирается врачом индивидуально;
- также часто назначается карбамазепин, но его эффективность в настоящее время отрицается многими врачами либо считается слабой.
НПВС (нестероидные противовоспалительные средства). Обладают комбинированным действием, уменьшая воспаление, отек и боль. НПВС чаще прописываются в виде уколов.
Используются
- диклофенак («Диклак»),
- ацеклофенак («Аэртал»),
- эторикоксиб (торговое название «Аркоксиа»),
- ибупрофен («Нурофен»),
- мелоксикам («Артрозан», «Мовалис»),
- декскетопрофен («Дексалгин»),
- нимесулид («Найз»),
- кеторолак («Кеторол», «Кетанов»),
- реже – аспирин.
Анальгетики. Препараты анальгетического действия типа метамизола натрия («Анальгин», «Баралгин») используются мало, основное показание – непереносимость НПВС. Женщинам в положении и кормящим допустимо назначать парацетамол.
Гормоны. При сильном болевом синдроме применяются гормоны, чаще это дексаметазон курсом до 5 дней.
Миорелаксанты. Снимают спазм с мышц, разгружая нерв. Актуальны при невралгиях, возникших на фоне проблем с позвоночником.
Основные препараты:
- тизанидин («Сирдалуд»),
- толперизон («Мидокалм»).
Спазмолитики. Применяются редко, в основном, при непереносимости миорелаксантов. Обычно назначается дротаверин («Но-шпа»). Также назначаются комбинированные препараты, например, «Спазмалгон», «Пенталгин».
Витамины группы В. Играют вспомогательную роль, улучшают передачу нервных импульсов по нервному волокну. По данным отдельных исследований, В2, В6 и В12 уменьшают нейропатические боли, но не все врачи признают это.
Используются:
- «Мильгамма»,
- «Комбилипен»,
- «Нейромультивит»,
- могут применяться комбинированные препараты из НПВС и витаминов, например, «Нейродикловит».
Боли выматывают пациентов, мешают вести привычный образ жизни, поэтому с целью легкой седации части больных назначаются растительные успокоительные («Фитосед», «Валериана Форте»), при сильных и частых приступах используются курсы антидепрессантов, транквилизаторов.
Средства для местного нанесения
Местно могут назначаться гели, крема и мази с НПВС, например, на основе мелоксикама («Амелотекс»), диклофенака («Вольтарен»), индометацина (также есть форма в виде ректальных свечей), кетопрофена («Кетонал»). При их нанесении важно соблюдать инструкцию и не превышать ни рекомендуемую дозировку, ни частоту использования. Мази, гели и т.д. необходимо мазать на неповрежденную кожу. Средство распределяется над местом боли и растирается по ходу нерва, т.е. в межреберном промежутке.
В случаях, когда боль локализована на небольшом участке грудной клетки, могут назначаться пластыри – противовоспалительный «Вольтарен» в первые 4 дня, после согревающий «Нанопласт».
В первые 3–4 дня можно накладывать отвлекающие компрессы на растворе «Меновазина», но ни пластыри, ни компрессы не могут заменить полноценное лечение.
С 4–5 дня разрешено нанесение согревающих средств типа мази «Капсикам».
Неплохим обезболивающим эффектом обладают компрессы их следующих препаратов:
- анестетик (лидокаин или новокаин) – 1 ч.л.;
- димексид – 1 ч.л.;
- горячая вода – 2 ч.л.
В воде разводят димексид, хорошо размешивают, вливают анестетик. Прикладывают теплым компрессом на 10–15 минут, затем смывают водой – возможно раздражение на коже.
С целью поддержки организма может назначаться антиоксидант, чаще всего это «Мексидол». Считается, что препарат борется с антиоксидантами, но в Клинические рекомендации по лечению невралгий он не входит. То же самое касается и никотиновой кислоты, назначение которой в неврологии утрачивает популярность и актуальность.
При отсутствии ожидаемого эффекта от вышеперечисленных препаратов, с согласия пациента выполняется межреберная блокада (обычно с новокаином), позволяющая прекратить передачу нервных импульсов на более длительный срок, чем таблетки или уколы.
При самолечении больные нередко растираются мазью «Долобене», но при межреберной невралгии это не имеет смысла – в основе препарата находятся гепарин (разжижает кровь) и декспантенол (заживляет раны, ожоги).
Физиопроцедуры
На 4–5 день от начала болезни к лечению можно подключать физиопроцедуры. Основные из них:
- магнитотерапия на аппаратах «Алмаг», «Алмаг-2» – уменьшает отек и боль;
- аппликатор Кузнецова – улучшает кровоток, стимулирует работу нервов;
- электрофорез с димексидом, хлоридом кальция, новокаином, лидокаином – помогает доставить лекарства непосредственно в очаг патологии.
Физиопроцедуры не должны сопровождаться болью, иначе пользы от них не будет.
При возможности проводится иглорефлексотерапия.
Отдельно стоит упомянуть тейпирование – наклеивание на грудную клетку тейпов – эластичных лент на основе хлопка и эластана, способных к растяжению в сторону до 190%. Клейкая основа легко садится на кожу, не оставляет следов. Тейпы улучшают микроциркуляцию, уменьшают боли, помогают расслабить мышцы.
Во время лечения важно не раздражать нервы дополнительно, ограничить лишние движения верхней половины тела и рук.
Ортопедический корсет актуален для людей, чья жизненная ситуация не позволяет максимально снизить активность (мама с маленьким ребенком, нахождение за рулем, когда нет возможности быстро добраться до врача).
После окончания острого периода возможно направление больного на реабилитацию, во время которой пациенту полезно посетить сеансы ЛФК, что поможет вернуть тонус мышцам груди и спины. Достаточно сходить на 3–4 занятия, чтобы потом повторять упражнения дома самостоятельно, запомнив движения.
В отдельных случаях применяется оперативное лечение. Например, разделяют нерв и раздражающую его артерию, убирают костные отломки после травм, удаляют очаг воспаления. Операции при межреберной невралгии также направлены и на удаление причины – грыжи диска, опухоли, метастаза, а также устранения последствий травм. После оперативного вмешательства болевой синдром купируется в большинстве случаев.
Что нельзя при межреберной невралгии
Массаж в острый период не назначается – он приведет к усилению болей, отеку. Во время реабилитации, когда боли уже не беспокоят, процедуры могут назначаться для тонизирования мышц.
Перцовый пластырь, горчичникии банки не используются для лечения невралгии.
Антибиотики при межреберной невралгии не применяются – нет точек воздействия в виде микробов.
В острый период межреберной невралгии нельзя посещать баню, лежать в теплой или горячей ванне.
Нельзя заниматься спортом. Во-первых, все движения будут сопровождаться болью, во-вторых, они усугубят состояние за счет излишнего раздражения нервов, нарастания отека.
Алкоголь при межреберной невралгии не показан. Этиловый спирт отрицательно влияет на нервные клетки плюс многие препараты, применяемые при лечении, несовместимы с горячительными напитками.
Дополнительные рекомендации
Сама по себе межреберная невралгия не требует обращения за экстренной медицинской помощью, но вызывать скорую нужно при подозрении на инфаркт миокарда, пневмонию, холецистит, панкреатит, обострение или первое проявление стенокардии.
Что делать если при межреберной невралгии тяжело дышать – лучше немедленно обратиться к врачу или вызвать бригаду скорой помощи для исключения опасных состояний, типа пневмонии или безболевой формы инфаркта миокарда.
Диеты для межреберной невралгии нет, достаточно придерживаться общих рекомендаций – ограничить употребление клетчатки и продуктов, повышающих газообразование либо приводящих к запору. Данные ограничения направлены на предупреждение вздутия живота, натуживания – ситуаций, способных вызвать приступы боли.
Как спать при межреберной невралгии:
- на жестком матрасе;
- без подушек;
- на здоровой стороне;
- в просторной одежде для сна.
Показания к больничному и его длительность при межреберной невралгии:
- болевой синдром средней или выраженной интенсивности;
- плохая переносимость боли, сопровождающаяся вегетативными проявлениями – потливостью, сердцебиением, повышением давления;
- средний срок пребывания на листе нетрудоспособности – 10–14 дней;
- при необходимости, малом ответе на терапию больничный продлевается через врачебную комиссию.
Осложнения
Заболевание редко приводит к негативным последствиям, поскольку подавляющее большинство больных обращаются к врачу за лечением в первые дни.
Чем опасна межреберная невралгия:
- ухудшением осанки, сколиозом, спазмом мышц из-за вынужденного щадящего положения;
- развитием депрессии;
- ухудшением качества и продолжительности сна, что приводит к рассеянности, невнимательности, снижению работоспособности;
- из-за болей и ограничения подвижности тела больному нельзя садиться за руль – есть опасность создания аварийноопасной ситуации;
- при длительном течении, особенно без лечения возможна атрофия нервов;
- нарушением дыхательной функции за счет деформации грудной клетки.
Если не лечить межреберную невралгию, то возможны два варианта развития событий:
- заболевание пройдет самостоятельно, изрядно подпортив жизнь и раскачав душевное состояние больного;
- перейдет в хроническую форму и будет периодически обостряться.
Прогноз
В целом прогноз для здоровья благоприятный – после курса лечения, физиопроцедур и реабилитации межреберная невралгия излечивается полностью. Иногда заболевание переходит в хроническую форму, периодически обостряясь и принося страдания, но и в этом случае оно не представляет угрозу для жизни.
После выздоровления или снятия обострения при хронической форме можно возвращаться к привычной жизни при условии, что не будет резкого снижения температуры, сквозняка и других провоцирующих факторов. Так, не стоит прыгать в сугроб после бани, открывать форточку в ванной или бегать по стадиону в ветреную погоду – возможен рецидив заболевания.
Больных с выраженным болевым синдромом часто беспокоит вопрос, можно ли умереть от межреберной невралгии. Нет, данное заболевание не приводит к летальному исходу, но существенно снижает качество жизни.
Ситуации, когда дают инвалидность при межреберной невралгии:
- заболевание возникло на фоне онкопроцесса;
- имеются выраженные нарушения целостности межпозвоночных, дисков, позвонков, деформация дурального мешка на фоне дорсопатий;
- больной перенес травму позвоночника, ушиб спинного мозга, в том числе с нарушением функций конечностей, органов мочевыделительной и/или пищеварительной системы;
- проведена операция на позвоночнике.
С межреберной невралгией не берут в армию до полного выздоровления. При хронической форме вопрос решается индивидуально через военно-врачебную комиссию (ВВК).
Профилактика
Предупреждение возникновения невралгии направлено на соблюдение простых правил:
- не переохлаждаться;
- соблюдать режим работы-отдыха, находиться сидя за рулем, ноутбуком, компьютером или при иной сидячей работе не более 2 часов подряд;
- далее нужно сделать перерыв на 15 минут – походить наклониться по 8–10 вправо и влево, поднять и опустить руки, т.е. размяться, восстановить кровоток;
- своевременно проходить периодические плановые медицинские осмотры, в первую очередь флюорографию (не реже одного раза в два года);
- повышать иммунитет, чтобы хватило сил сопротивляться вирусу герпеса – закаляться, употреблять свежие овощи и фрукты, рыбу, продукты пчеловодства при условии отсутствия аллергии; принимать адаптогены в весеннее-осенний период.
- Приказ Министерства здравоохранения РФ от 7 ноября 2012 г. N 616н "Об утверждении стандарта специализированной медицинской помощи при поражениях отдельных нервов, нервных корешков и сплетений"
- Dalton Fazekas. Intercostal Neuralgia. - StatPearls Publishing, 2021.
- Финн Л.Л. Острая боль в грудной клетке. Дифференциальный диагноз. - Вестник науки и образования, 2019.