Тригеминальная невралгия
Синонимы: невралгия тройничного нерва, болевой пик Труссо, тригеминальная невралгия, болезнь Фозергилла (Фотергилла), ошибочно - невралгия лицевого нерва.
Код по МКБ 10: G50.0.
Невралгия тройничного нерва - заболевание, характеризущееся приступами ярко выраженной боли вплоть до резкой, стреляющей в зонах иннервации данного нерва.
Впервые подробный доклад о данной патологии представил британский ученый Фозергилл (Fothergill) в конце XVIII века, поэтому болезнь носит его имя.
Среди населения бытует название заболевания «невралгия лицевого нерва», что в корне неверно, так как лицевые нервы относятся к 7 паре, а тройничные нервы к 5 паре в группе черепно-мозговых нервов (всего 12 пар).
Тригеминальная невралгия входит в группу хронических заболеваний периферической нервной системы.
Распространенность
Распространенность невралгии тройничного нерва составляет 3-5 случая на 10000 человек.
У женщин патология диагностируется чаще, как и у лиц среднего возраста - 45-60 лет.
При наличии рассеянного склероза риск развития заболевания в молодом возрасте выше, чем без РС.
Из анатомии
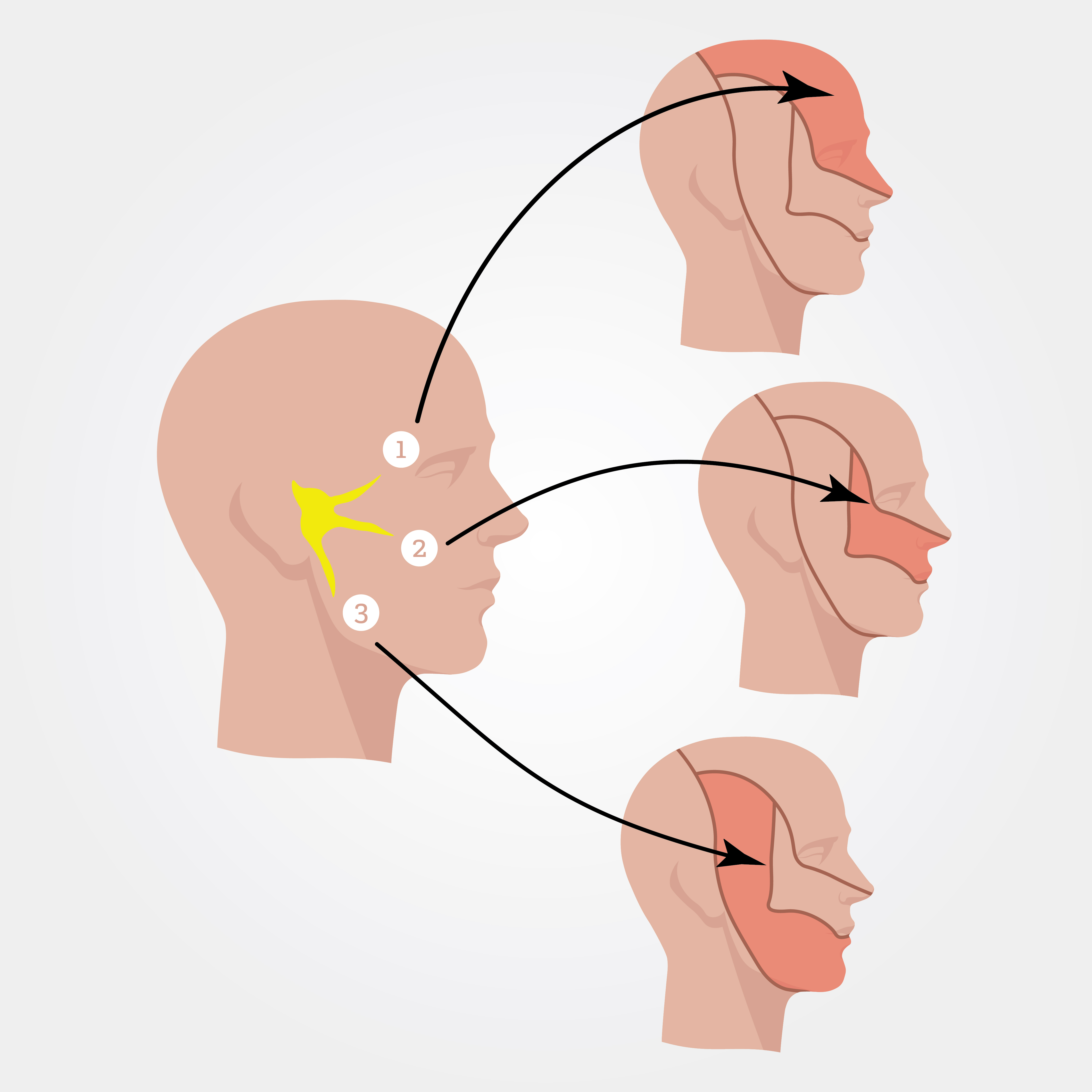
Тройничный нерв (тригеминус) является нервом смешанного типа, так как в его составе имеются двигательные и чувствительные волокна. Свое название тригеминус получил из-за разделения его на 3 ветви: глазничная, верхне- и нижнечелюстная. Тройничный ганглий (узел) находится в головном мозге, из него выходят ветки тригеминуса. Глазная ветвь обеспечивает чувствительностью кожу черепа, век, носа (кроме ноздрей) и фронтальных пазух, также конъюнктивы и роговицы.
Верхнечелюстная ветвь иннервирует кожу нижнего века, боковой части лица, верхних зубов и губы. Нижнечелюстная обеспечивает иннервацию нижней челюсти, полости рта, нижней половины щеки, подбородка, нижней губы, наружного слухового прохода, группы жевательных мышц.
Виды
Различают 2 вида тригеминальной невралгии:
- первичная (истинная) – является отдельной патологией, которая характеризуется сдавлением тригеминуса либо расстройством кровоснабжения в зоне его прохождения;
- вторичная – следствие других патологических процессов (новообразования, инфекции, костных преобразований, разрушения миелиновой оболочки нервных волокон).
Патологический процесс может охватить все три ветви тригеминуса либо только одну или две.
Причины
На сегодняшний день не установлен точный триггер патологии, тригеминальная невралгия относится к идиопатическим болезням. Однако выявлено более 50 факторов, способствующих возникновению заболевания.
Факторы, провоцирующие начало тригеминальной невралгии
Сдавление тригеминуса в черепе либо его веток на выходе из него:
- патология сосудов головного мозга:
- расширение сосудов, извитость или аневризмы,
- атеросклеротические поражения,
- инсульты,
- гипертоническая болезнь,
- подъем внутричерепного давления, как следствие черепно-мозговых травм, повреждений шейного отдела позвоночника, редко - шейного остеохондроза;
- новообразования головного мозга либо лицевого отдела черепа;
- травмы, например, повреждение челюстно-височного сустава, рубцовые изменения после травмы;
- рост соединительной ткани и образование спаек как следствие инфекционного процесса или склероза миелиновой оболочки нервов;
- врожденные изменения черепных костей.
Вирусная инфекция:
- посгерпетическая невралгия тройничного нерва,
- после перенесенного полиомиелита,
- как следствие нейро-СПИДа.
Болезни нервной системы:
- рассеянный склероз;
- менингит, энцефалит с поражением мозговых оболочек;
- детский церебральный паралич;
- кисты, опухоли головного мозга;
- эпилепсия;
- посттравматическая, постинфекционная, постгипоксическая энцефалопатия.
Зубные причины:
- некачественное глубокое пломбирование зубов, удаление зуба, операции на лице и в ротовой области;
- побочная реакция на анестезию при лечении зубов;
- травма челюсти совместно с травмой зубов;
- периостит («флюс»);
- гингивит, пульпит, абсцесс в ротовой области.
Кроме того, риск возникновения патологии значительно возрастает при наличии следующих обстоятельств:
- возраст старше 50 лет;
- психические нарушения;
- переохлаждение лица;
- дефицит витаминов группы В (необходимы для нервной системы);
- метаболические расстройства (подагра, патологии щитовидной железы, надпочечников);
- глистные инвазии;
- булимия/анорексия, «лечебное» голодание;
- синусит, гайморит, фронтит;
- остеомиелит верхней/нижней челюсти;
- аутоиммунная патология (системная красная волчанка, склеродермия);
- заболевания с аллергической природой (бронхиальная астма, сенная лихорадка);
- острые и хронические инфекции (малярия, туберкулез).
Факторы, провоцирующие болевой приступ
Пароксизмы болей возникают при раздражении тригеминуса в «курковых» (пусковых, триггерных) зонах - это крылья носа, веки, носогубные складки. Провоцирующими факторами служат:
- бритье;
- макияж;
- касание лица;
- чистка зубов;
- умывание;
- изменение мимики (плач, смех, поднятые/насупленные брови, улыбка);
- действие жевательной мускулатуры (жевание);
- порыв ветра;
- смена температуры (например, после выхода из помещения на мороз или наоборот).
Симптомы
Ведущим признаком тригеминальной невралгии является боль, которую пациенты описывают как удар тока или молнии. Болевой приступ провоцирует слезоточивость, оцепенение, расширение зрачков; также возможен обморок. Болевые ощущения распространяются на всю половину лица, захватывая ее полностью, включая кожу, глаз, щеку, зубы, губы.
Основные характеристики болевого приступа:
| Начало | Внезапное, спровоцированное триггерным воздействием (умывание, жевание) |
| Характер |
|
| Локализация | При поражении первой ветви болят:
При поражении второй ветви болят
При вовлечении в процесс третьей ветви болят
|
| Иррадиация боли | Отсутствует, нет отдачи в ухо, в язык или шею |
| Длительность | Приступ продолжается от нескольких секунд/минут до нескольких часов, редко боль постоянная. Длительное существование патологии приводит к увеличению времени приступов. |
| Внешние признаки | Оцепенение, молчание (говорить больно), покраснение кожи. |
Болевой приступ сопровождают группы симптомов:
| Двигательные расстройства |
|
| Вегетативно-трофические расстройства |
|
| Общие расстройства |
|
При отсутствии своевременного и адекватного лечения в таламусе формируется патологический очаг болевой активности, что утяжеляет течение патологии:
- боль охватывает всю половину лица;
- незначительное касание лица приводит к приступу;
- яркий свет, резкий звук провоцируют приступ;
- воспоминание о приступе может запустить новый;
- трансформация боли из приступообразной в постоянную;
- усиление вегетативно-трофических расстройств.
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Отличие зубной боли от приступа тригеминальной невралгии
Нередко пациенты с приступом невралгии тройничного нерва обращаются к стоматологу, так как имеется реакция на холодное/горячее.
Признаки одонтогенной (зубной) боли, нехарактерной при невралгии:
- зубная боль длительная, не отличается внезапным началом и окончанием (при тригеминальном приступе боль сравнивают с электрическим разрядом, а в промежутках между пароксизмами дискомфорт отсутствует);
- прием анальгетиков ослабляет зубную боль, а при невралгии бесполезен;
- одонтогенная боль возникает в любое время суток, обычно ночью, а тригеминальный приступ чаще развивается днем.
Диагностика тригеминальной невралгии
Дифференциальную диагностику невралгии тройничного нерва проводят с височным тендинитом, невралгией затылочного нерва и синдромом Эрнеста.
В случае последнего повреждается связка, соединяющая основание черепа с нижней челюстью. При этом возникают головные, лицевые и шейные боли.
При невралгии затылочного нерва боль изначально локализуется в затылке, потом переходит на лицо.
Височный тендинит сопровождается болью в щеках и одонтогенной болью, также появляются головная боль и дискомфорт в районе шеи.
Диагноз устанавливается на основании жалоб и анамнеза пациента, далее проводится неврологический осмотр, который позволяет выявить триггерные зоны и патологические рефлексы:
- корнеальный – наличие внешних раздражителей (вспышка света) вызывает смыкание глаз;
- надбровный – постукивание по надбровью приводит к смыканию век;
- нижнечелюстной – поколачивание по нижней челюсти вызывает сокращение височной и жевательных мышц.
Для уточнения диагноза используются инструментальные методы:
- КТ черепной коробки. Позволяет выявить патологию костей, сужение отверстий/каналов, пропускающих тригеминус.
- МРТ головного мозга. Помогает исключить/выявить новообразование, вызывающее сжатие нервного ствола, а также сосудисто-нервный конфликт, приводящий к пережатию ветвей тройничного нерва.
- МР-ангиография. Дает возможность оценить сосудистое русло головного мозга, в частности в местах локализации тройничного нерва. Выявляет аневризму и другую патологию сосудов.
В сложных случаях назначаются консультации специалистов (офтальмолог, стоматолог, оториноларинголог).
Лечение
При подозрении на тригеминальную невралгию необходимо обратиться к неврологу.
В основе лечения лежит подавление центрального и периферического локального возбуждения.
Карбамазепин и прегабалин
Препаратом выбора в терапии невралгии тройничного нерва является карбамазепин (коммерческие названия «Финлепсин», «Тегретол»). Данное средство относится к антиконвульсантам и назначается длительными курсами с постепенным увеличением дозировки до достижения лечебного эффекта. В дальнейшем препарат принимается в установленной дозе до 4 недель, затем его дозировку снижают. При возврате приступов дозу увеличивают вновь.
Карбамазепин является токсичным, негативно влияет на бронхолегочную, мочевыделительную и гепатобилиарную системы, противопоказан при беременности. Также препарат обладает рядом побочных эффектов: снижение памяти и концентрации внимания, сонливость, психические расстройства.
Важно! В течение периода приема карбамазепина не реже 1 раза в 3 месяца обязательным является контроль уровня накопления карбамазепина в крови.
Несмотря на некоторую эффективность в отношении лечения тригеминальной невралгии, из-за большого количества противопоказаний и осложнений в последнее время все чаще назначается другой антиконвульсант - прегабалин или габапентин.
Дополнительно в курс лечения включают:
- антигистаминные препараты (супрастин, димедрол) – усиливают действие карбамазепина;
- транквилизаторы (реланиум, тазепам);
- нейролептики (пимозид);
- антидепрессанты (амитриптилин);
- вазотоники для улучшения мозгового кровообращения (»Кавинтон», «Трентал»);
- витамины инъекционно (аскорбиновая кислота, группы В);
- НПВС (диклофенак, индометацин) – уменьшают боль, снимают воспаление.
Назначение физиопроцедур снижает длительность приема и дозировку лекарственных препаратов:
- ультрафонофорез с гидрокортизоном;
- иглорефлексотерапия;
- электрофорез с новокаином;
- УФО;
- лазеротерапия.
Для профилактики и лечения атрофии мимической и жевательной мускулатуры назначается массаж лицевых, головных и шейных мышц. Он нормализует лимфо- и кровоток в тканях, что улучшает их трофику. Выполняется массаж с осторожностью, без затрагивания «курковых» зон, назначается в период стойкой ремиссии болезни.
Хирургическое лечение
К хирургическому лечению прибегают при наличии внутричерепного образования или неэффективности медикаментозной терапии. Показания к операции определяет нейрохирург. Основные методы оперативного вмешательства:
- Микроваскулярная декомпрессия. Цель: разделение нерва и окружающих его сосудов. Имеет высокий риск в виду травматичности, эффективность достигает 80%.
- Чрескожная ризотомия. Цель: разрушение либо разрыв тригеминуса через кожу за ухом с помощью электрического тока.
- Чрескожная баллонная компрессия. Цель: ликвидация болевой импульсации при помощи баллона, подводимого к нерву и сдавления его волокон.
- Чрескожная радиочастотная абляция (Гамма-нож, Кибер-нож). Цель: пересечение ветвей тройничного нерва с помощью радиационного излучения. Недостаток: высокий процент рецидивов. Преимущества: минимальная травматичность, безболезненность, возможность амбулаторного выполнения.
Осложнения
Из-за страха спровоцировать болевой приступ пациенты начинают жевать одной частью рта, что вызывает образование уплотнений в мышцах здоровой половины лица.
Частые приступы значительно ухудшают качество жизни больных, что сказывается на изменении их психоэмоционального состояния и работоспособности.
Длительные и выраженные боли, пребывание в постоянном страхе начала очередного приступа провоцируют развитие невротических и психических расстройств (неврозы, депрессии, ипохондрия).
В случае прогрессирующей демиелинизации и дегенеративных процессов тройничный нерв начинает все хуже функционировать, снижается чувствительность и двигательная активность мимической и жевательной мускулатуры, что приводит к ее атрофии.
Профилактика и прогноз
Прогноз для жизни и болезни при невралгии тройничного нерва благоприятный при своевременно начатом адекватном и комплексном лечении, особенно в молодом возрасте. Процент рецидивов после оперативного вмешательства составляет 3-15%.
Профилактические меры включают устранение факторов риска:
- ведение здорового образа жизни, отказ от вредных привычек;
- рациональное питание с полноценным содержанием витаминов и микроэлементов;
- предупреждение стрессовых ситуаций;
- регулярное прохождение медицинских осмотров, своевременное излечение стоматологических, оториноларингологических заболеваний;
- предупреждение травм головы и лица;
- избегание переохлаждения головы/лица и организма в целом;
- коррекция гипертонической болезни, сердечно-сосудистой патологии, эндокринных расстройств;
- отказ от самолечения.
- Зусьман А.А., Турбина Л.Г., Гордеев С.А. Современный подход к лечению тригеминальной невралгии. - Медицинский научно-практических журнал "Лечащий врач".
- Шиманский В.Н., Таняшин С.В., Пошатаев В.К. Хирургическая коррекция синдромов сосудистой компрессии черепных нервов. Клинические рекомендации. - НИИ нейрохирургии им. акад. Н.Н.Бурденко, Москва, 2014.